دانشمندان و پزشکان در مورد ابزارهای بسیاری برای جایگزینی قسمت های مختلف بدن فکر کرده اند تا بتوانند از پس وظایف آن قسمت بدن برآیند و حالتی عمومی پیدا کنند. به طور مثال یک قلب به طور اساسی یک پمپ است، و یک قلب مصنوعی یک پمپ است که موجب حرکت دادن خون می شود. به طور مشابه یک زانوی کامل با پلاستیک و فلز به جای استخوان ها و غضروف ها جایگزین می شود. اعضای مصنوعی خیلی پیچیده شده اند اما به طور کلی ابزارهایی مکانیکی هستند، که کار دستها و پاها را انجام می دهند. همه ی اینها به طور روشن و به سادگی قابل فهم هستند. تبادل یک عضو بدن با یک نمونه جایگزین دست ساز، کاری معقول به حساب می آید.
آن این است که بیشتر مردم فکر می کنند که خون بیشتر از یک بافت رابط برای حمل اکسیژن و مواد مغذی است. در عوض خون، بیانگر و نمایش دهنده ی زندگی است. خیلی از فرهنگ ها و مذاهب به آن اهمیت ویژه ای می دهند و حتی اهمیت آن بر روی زبان انگلیسی تأثیر گذاشته است. شما ممکن است اشاره کنید که صفت های فرهنگی و اجدادی شما در خونتان باشد. اعضای خانواده تان، خویشاوندان خونی شما هستند. اگر حق شما ضابع شود، خونتان به جوش می آید. اگر وحشت کنید، خونتان خنک می شود.
خون همه این معانی را به دلایل خوبی حمل می کند. چرا که خون به طور آشکار برای حفظ بقای مهره داران حیاتی است. از جمله انسان ها. خون اکسیژن را از شش های شما به تمام بدن شما حمل می کند. همچنین دی اکسیدکربن را جمع آوری می کنند (که دیگر به آن نیاز ندارید) و آن را به شش های شما برمی گرداند، بنابراین می توانید آن را بیرون بدهید. خون مواد مغذی را از سیستم گوارشی شما و هورمون ها را از غدد درون ریز به قسمت هایی از بدنتان که به آن نیاز دارند، حمل می کند. خون از کلیه ها و جگر (کبد) عبور می کند تا مواد سمی و زائد را تصفیه و یا تجزیه کند. سلولهای حفاظتی (گلبولهای سفید) در داخل خون شما موجب جلوگیری و مبارزه با بیماریها و عفونتها می شوند. خون همچنین می تواند لخته خون تشکیل دهد تا از دست رفتن خون از طریق خراشها یا بریدگی های کوچک جلوگیری کند.

عکس شماره 1
عکس یک میکروسکوپ الکترونی از گردش معمولی خون در بدن انسان. گلبولهای سفید و قرمز و پلاکت هادیده می شوند.
تصور این که یک ماده مصنوعی جایگزین چیزی که این چنین در بدن انسان حیاتی است و همه ی این کارها را انجام می دهند، غیر محتمل یا حتی غیر ممکن به نظر می رسد. برای فهمیدن فرآیند، دانستن این که خون واقعی چگونه کار می کند، کمک کننده خواهد بود. خون از دو جزء سازنده تشکیل شده است. پلاسما و سلولهای خونی.
تقریباً هر چیزی که خون آن را حمل می کند مثل مواد مغذی، هورمون ها و مواد زائد در پلاسما حل می شوند. پلاسما بیشتر از آب تشکیل شده است. سلولهایی که شامل سلولها و بخش های سلولی می شوند در پلاسما شناور هستند. سلولهای خونی شامل گلبولهای سفید (WBC) می شوند که قمست از سیستم ایمنی بدن محسوب می شوند. دیگر قسمت سلولهای خونی پلاکت ها هستند که به تشکیل لخته ی خون کمک می کنند. گلبول های قرمز خون (WBC) که دیگر عضو سلولهای خونی هستند، مسئول یکی از مهم ترین وظایف خون هستند: حمل اکسیژن و دی اکسید کربن.
گلبولهای قرمز بی شمارند، و آنها 90% سلولهای خونی را تشکیل می دهند. در واقع هر چیز آنها به آنها در حمل کردن اکسیژن کمک می کند یک گلبول قرمز مثل یک دیسک است که از دو طرف مقعر شده باشد. این شکل موجب داشتن مناطق سطحی زیاد برای جذب و آزاد کدرن اکسیژن می شود. پوسته ی آن انعطاف پذیر است و هسته ای ندارد بنابراین می تواند درون مویرگ های خیلی کوچک قرار گیرد و پاره نشود.
عکس شماره 2
گلبولهای قرمز خون که شبیه دیسک های دوطرف گود هستند.
نداشتن هسته به گلبولهای قزمز فضای بیشتری برای هموگلوبین می دهند. هموگلوبین مولکول پیچیده ای است که اکسیژن را حمل می کند. هموگلوبین از یک جزء پروتئین به نام گلوبین و 40 رنگ دانه به نام هم (hem) تشکیل شده است. hem از آهن برای متصل کردن اکسیژن استفاده می کند. در داخل هر گلبول قرمز خون حدود 280 میلیون مولکول هموگلوبین وجود دارد.
اگر شما خون زیادی از دست دهید، شما قسمت زیادی از سیستم اکسیژن رسانی تان را از دست داده اید. سلولهای حفاظتی (گلبول های سفید)، مواد مغذی و پروتئین هایی که خون حمل می کند هم مهم هستند. اما دکترها به طور کلی نگران این هستند که آیا سلولهای شما اکسیژن کافی دریافت می کنند یا نه.
در یک حالت اضطراری، پزشکان اغلب به مریض یک افزایش دهنده ی حجم می دهند مثل محلول نمک تا حجم خون از دست رفته جبران شود. این کار اجازه ی بازگردانی فشار خون معمولی را می دهد و به سلولهای خونی باقی مانده کمک می کند تا به کار حمل اکسیژن ادامه دهند. بعضی مواقع این کار کفایت می کند تا بدن به کار خود ادامه دهد و بتواند سلولهای خونی و دیگر عناصر خون را تولید کند. اگر چنین نباشد، پزشکان می توانند به مریض خون تزریق کنند تا قسمتی از خون رفته جبران شود. تزریق خون در حین انجام برخی از اعمال جراحی، کاری رایج است.
این فرآیند خوب جواب می دهد اما چندین چالش وجود دارد که موجب می شود، دریافت خون مورد نیاز برای بیمار سخت یا غیر ممکن باشد:
خون انسان باید سرد نگاه داشته شود و عمر تازگی آن برای نگهداری 42 روز است. این مشکل موجب غیر عملی بودن استفاده از آن« برای کارکنان اورژانس جهت حمل آن در آمبولانس یل حمل آن توسط کارکنان پزشکی به میدان های جنگی می شود. افزایش دهندگان حجم هم ممکن است به تنهایی برای زنده نگه داشتن یک بیمار با خونریزی بالا تا رسیدن به بیمارستان کافی نباشد.
پزشکان قبل از این که بخواهند خون را به یک مریض تزریق کنند باید مطمئن شوند که از نوع درست است (AB,B,A یا O). اگر یک نفر نوع اشتباه خودن را دیافت کند، یک واکنش کشنده نتیجه ی کار خواهد بود.
تعداد افرادی که خون نیاز دارند روز به روز از تعداد افرادی که خون اهدا می کنند، سریعتر رشد می کند.
ویروس هایی مثل HIV و هپاتیت می توانند خونهای انتقالی را آلوده کنند، اگر چه روشهای آزمایش خون جدید، میزان آلودگی خون های جدید را کاهش داده است اما همچنان یک مشکل به حساب می آید.
و این همان جایی است که خون مصنوعی وارد می شود. خون مصنوعی تمام کارهای یک خون واقعی را انجام نمی دهند. حتی بعضی مواقع نمی تواند حجم خون از دست رفته را جبران کند. به جای آن، اکسیژن را در حالتی که خون یک فرد خودش نمی تواند این کار را انجام دهد، حمل می کند. به همین دلیل، خون مصنوعی، گاهی اکسیژن درمانی نامیده می شود. برخلاف خون واقعی، خون مصنوعی را می توان استریلیزه کرد تا باکتریها و ویروسهای درون آن نابود شوند. همچنین پزشکان می توانند آن را بدون در نظر گرفتن نوع خون مریض، به او بدهند. بیشتر انواع کنونی خون مصنوعی، عمر نگهداری بیش از یک سال دارند و لازم نیست در یخچال نگه داری شوند و این خاصیت خون مصنوعی را برای استفاده در موارد اورژانسی و میدان های جنگ مناسب می کند. اگر چه خون مصنوعی نمی تواند جایگزین خون انسان شود، اما همچنان هم شگفت انگیز است.
در قسمت های بعدی خواهیم فهمید که خون مصنوعی از کجا می آید و در رگهای خونی ما چگونه عمل می کند؟
انوع خون مصنوعی:
تا همین اواخر بیشتر تلاشهای صورت گرفته برای خون مصنوعی شکست خورده بود. در قرن 19 پزشکان به بیماران خون حیوانات، شیر، روغن ها و دیگر مواد را تزریق کرده بودند که ناموفق بود. حتی پس از مشخص شدن و کشف انواع مختلف خون طبیعی در سال 1901، پزشکان هم چنان دنبال جایگزینی برای خون بودند. جنگ جهانی اول و دوم و کشف هپاتیت و ویروس HIV علاقه جهت توسعه ی آن را بالا برد.
کارخانجات داروسازی تعداد کمی از انواع خون های مصنوعی را در سالهای دهه ی 1980 و 1990 تولید کردند اما خیلی ها آن را پس از حملات قلبی و ضربات مرگ های رخ داده در آزمایش های انسانی رها کردند. برخی از فرمولهای اولیه هم موجب از بین رفتن مویرگها و بالا رفتن زیاد فشار خون شدند. اما تحقیقات بیشتر موجب دستیابی به چندین جایگزین ویژه در خون در دو دسته ی حمل کننده های اکسیژن با پایه ی هموگلوبین (HBOC) و پروفلروکربن ها (PFC) شد. برخی از این جایگزین ها به مراحل آخری فاز آزمایشگاهی خود نزدیک شده اند و ممکن است به زودی در بیمارستان هادر دسترس قرار گیرند. از بقیه هم در حال حاضر استفاده علمی می شود. به طور مثال یک نمونه از حمل کننده های اکسیژن با پایه ی هموگلوبین که Hemopure هموپور نامیده می شود هم اکنون در بیمارستان هایی آفریقای جنوبی یعنی جایی که منابع از طرف ویروس HIV تهدید می شوند، در حال استفاده است. یک نمونه حمل کننده ی اکسیژن با پایه ی PFC که اکسیژنت نامیده می شود در حال گذاراندن آخرین مراحل آزمایش های انسانی در اروپا و آمریکای شمالی است.

عکس شماره 3
خون مصنوعی پلی، هم از کلاس HBOC از آزمایشگاه های نورث فیلد
دو نوع خون مصنوعی مذکور دارای تفاوت های ساختارهای شیمیایی چشم گیری هستند. اما به طور اصولی هر دو از طریق نفوذ انفعالی (passive dipfusion) کار می کنند. نفوذ انفعالی از تمایل گازها برای حرکت از نواحی دارای تمرکز بیشتر به نواحی داری تمرکز کمتر تا رسیدن به تعادل بهره می برند. در بدن انسان اکسیژن از شش ها حرکت می کند، (تمرکز بالای گاز) و به خون می رود (تمرکز کمتر گاز). پس از آن که خون به مویرگ ها رسید، اکسیژن از خون به بافت ها می رود (تمرکز بالای گاز به تمرکز گاز)
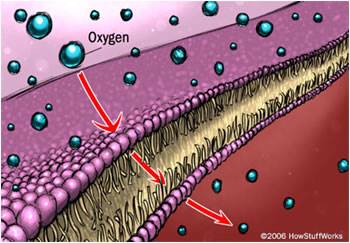
عکس شماره 4
خون مصنوعی از نفوذ انفعالی استفاده می کند که در آن اکسیژن از منطقه ای با تمرکز بالای اکسیژن (شش ها) به منطقه ای با تمرکز اکسیژن (خون) می رود.
HBOC یا حمل کننده های اکسیژن با پایه ی هموگلوبین: HBOC به طرز نامعلومی شبیه خون است. آنها معمولاً قرمز تیره هستند و هموگلوبین های واقعی استریلیزه شده که از منابع متنوعی قابل تأمین است، تهیه شده است.
• گلبولهای قرمز خون واقعی داری تاریخ منقضی
• گلبولهای قرمز خون گاو ماده
• باکتریهای اصلاح شده ی ژنتیکی که می تواند هموگلوبین بسازند.
• placentas های انسانی
اما، پزشکان نمی توانند به سادگی هموگلوبین را به داخل رگ های انسان تزریق کنند. وقتی که هموگلوبین درون خون انسان قرار گیرد، وظیفه ی مهم حمل و انتشار اکسیژن را بر عهده دارد. اما بدون غشای سلولی برای محافظت از آن، هموگلوبین خیلی سریع از بین می رود. از بین رفتن هموگلوبین ها می تواند آسیب های جدی به کلیه وارد کند.
به همین دلیل بیشتر حمل کننده های اکسیژن با پایه ی هموگلوبین (HBOC) از هموگلوبین های اصلاح شده که از مولکولهای ساخته شده به صورت طبیعی محکم تر هستند، تشکیل می شوند. برخی از رایج ترین تکنیک ها:
• crass-linkiny بخش های مولکول هموگلوبین با یک هموگلوبین حمل کننده ی اکسیژن اشتقاقی دیاسپیرین (diasprin) نامیده می شد.
• پلیمر کردن: هموگلوبین ها ایجاد شده توسط اجبار تبدیل مولکویهای چند گانه به یکی دیگر.
• در هم آمیختن: هموگلوبین به دست آمده از تبدیل آن به یک پلیمر.
دانشمندان همچنین بر روی عمل کننده های اکسیژن با پایه ی هموگلوبین (HBOC) با نگه داشتن هموگلوبین در غشاهای مصنوعی از لیپید، کلسترول و اسیدهای چرب تحقیق کرده اند. یک HBOC که MP4 نام دارد از هموگلوبین قرار گرفته در گلیکول پلی اتیلنی ساخته می شود.
HBOCها، خیلی شبیه گلبولهای قرمز خون عمل می کنند. مولکولهای HBOC در پلاسمای خون شناور می شوند و اکسیژن را از شش ها برمی دارند و آن را در مویرگ ها رها می کنند. مولکولها از گلبولهای قزمز خیلی کوچکتر هستند بنابراین آنها می توانند در فضاهایی که گلبولهای قرمز نمی توانند قرار گیرند، قرار بگیرند مثل بافتهای به شدت متورم یا رگهای استتثنایی اطراف تومورهای سرطانی بیشتر HBOCها برای یک روز در خون انسان باقی می مانند که خیلی کمتز از زمان 10 روزه ی گردش گلبولهای قرمز در بدن است.
اما HBOCها یک سری عواض جانبی هم دارند. مولکولهای هموگلوبین های اصلاح شده می توانند در فضای بسیار کوچک بین سلولها و اتصالهای نیتریک اکساید قرار گیرند که برای حفاظت از فشار خون خیلی مهم است. این مشکل می تواند موجب بالا رفتن فشار خون بیمار تا سطوح خطرناک شود. همچنین HBOCها می توانند موجب ناراحتی در ناحیه ی شکم و گرفتگی عضلات شوند که این هم بیشتر به خاطر انتشار رادیکالهای آزاد است. رادیکالهای آزاد مولکول های مضری هستند که می توانند به سلولها آسیب برسانند. برخی از HBOCها می توانند موجب بروز موقتی قرمز شدگی چشم با پوست شوند.
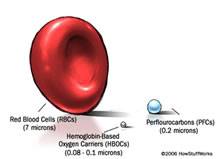
عکس شماره 5
هر دو ملکول HBOC و PFC به طرز قابل ملاحظه ای از گلبولهای قرمز خون کوچکتر هستند.
PFCها:
برخلاف HBOCها، PFCها سفید هستد و معمولاً از مواد مصنوعی ساخته می شوند، آنها خیلی شبیه به هیدروکربن ها هستند. هیدروکربن ها مواد شیمیایی هستند که کلاً از کربن و هیدورژن تشکیل شده اند. PFCها به جای کربن در هیدورکربن، فلوئور دارند.
PFCها از لحاظ شیمیایی خنثی هستند اما برای حمل گازهای حل شده بی نهایت عالی هستند. آنها در حدود 20 الی 30 درصد بیشتر از آب یا پلاسمای خون می توانند اکسیژن حمل کنند. و اگر گاز بیشتری در اختیار باشد، مقدار بیشتری از آن را می توانند حمل کنند. به همین دلیل، پزشکان برای اکسیژن اضافی، اصولاً PFCها را تزریق می کنند. اما اکسیژن اضافی می تواند موجب انتشار رادیکالهای آزاد در درون بدن شود. محققان درحال تحقیق بر روی این موضوع هستند که آیا PFCها می توانند بدون اکسیژن افزوده کار کنند یا نه.
PFCها روغنی و لغزنده هستند بنابراین یا باید امولسیون شوند یا به صورت ذرات معلق در مایع درآیند تا بتوان از آنها در خون استفاده کرد. معمولاً PFCها با موادی که در داروهای درون وریدی زیاد استفاده می شوند مخلوط می شوند مثل آلبومین یا لسیتین. این امولسین کننده ها سرانجام وقتی که درخون به گردش درمی آیند، از بین می روند. جگر و کلیه آنها را از خون تصفیه می کنند و شش ها همانند دی اکسید کربن، PFCها را بیرون می دهند. بعضی مواقع افراد نشانه هایی شبیه آنفلونزا را وقتی که بدنشان در حال هضم کردن و بیرون دادن PFCهاست، مشاهده می کنند.

عکس شماره 6
خون مصنوعی با پایه PFC که توسط اکسیژنت ساخته شده است.
PFCها هم مثل HBOCها بی نهایت کوچک هستند و می توانند در فضاهایی قرار گیرند که برای گلبول های فرمز خون غیر قابل دسترسی است. به همین دلیل برخی از بیمارستان ها بر روی این موضوع که آیا PFCها می توانند ضربه ی مغزی را با رساندن اکسیژن به درن بافت های متورم مغز درمان کنند یا نه، تحقیقاتی را انجام داده اند.
شرکت های داروسازی، در حال آزمایش برای HBOCها و PFCها جهت استفاده در حالت های پزشکی خاص هستند، اما آنها استفاده های بالقوه ی مشابهی دارند از جمله:
بازگرداندن اکسیژن رسانی به حالت اول پس از دست رفتن خون به علت آسیب در مواقع اورژانسی و میدان اجنگ.
جلوگیری از نیاز به تزریق خون در حین اعمال جراحی
نگه داری از جریان اکسیژن به بافتهای سرطانی که ممکن است بتواند شیمی درمانی را مؤثرتر کند.
درمان کم خونی که موجب کاهش گلبولهای قرمز خون می شود.
امکان اکسیژن رسانی به بافت های متورم یا نواحی از بدن که تحت تأثیر کم خونی داسی شکل قرار گرفته اند.
خون مصنوعی چندان بدون بحث و جدل هم نبوده است و در قسمت بعدی به یک سری موضوعات حاشیه ای آن می پردازیم و نگاهی هم به آینده آن در پزشکی خواهیم داشت.
جدل های خون مصنوعی:
در نگاه اول خون مصنوعی چیز خوبی به نظر می آید. خون مصنوعی عمر نگه داری بالاتری دارد. در حالی که در فرآیند تولید آن می توان مرحله ی استریلیزه کردن را نیز اضافه کرد، خطر انتقال بیماریها را هم به دنبال ندارد. دکترهای می توانند از آن برای بیماری با هر نوع گروه خونی استفاده کنند. به علاوه، خیلی از مردمی که به علت های مذهبی نمی توانند از تزریق خوب استفاده کنند می توانند خون مصنوعی را بپذیرند و به ویژه PFCها را، چرا که از خون مشتق نشده اند.
اما خون مصنوعی در مرکز چندین مشاجره بوده است. پس از انجام اولین آزمایش های انسانی HBOC در ایالات متحده ی آمریکا، که در آن مریض های دریافت کنننده ی HBOC اغلب بیشتر از بیماران دریافت کننده ی خون طبیعی می مردند، پزشکان استفاده از hemهای کمکی را رها کردند. بعضی مواقع کمپانی های تولید کننده ی دارو برای اثبات مؤثر بودن حمل کننده های اکسیژن شان به مشکل برخورد می کردند. قسمتی از این مشکل به علت آن است که خون مصنوعی با خون طبیعی متفاوت است و بنابراین ایجاد روشی برای مقایسه ی آنها سخت است. در دیگر موارد، مثل زمانی که از حمل کننده های اکسیژن برای رساندن اکسیژن به بافت های متورم مغز استفاده می شد، بیان کیفیت نتیجه سخت بود.
یک منبع جدال برانگیز دیگر هم در مطالعات خون مصنوعی هست. ادز سال 2004 تا 2006، آزمایشگاه های نورث فیلد (کارخانه داروسازی) آزمایشات خود را بر روی بیماران آسیب های ناگهانی آغاز کرد و این کار را با یک نوع HBOC به نام پلی هم (poly heme) انجام داد. این آزمایش ها در 20 بیمارستان در سراسر ایالات متحده صورت گرفت. از آنجا که بسیاری از مریضان ضربه های ناگهانی بیهوش هستند و نمی توانند برای انجام تحقیقات پزشکی رضایت نامه دهند سازمان غذا و داروی آمریکا این تحقیقات را به عنوان تحقیقات بدون نیاز به رضایت نامه تصویب کرد. به عبارت دیگر پرشکان می توانستند بدون این که اول از مریض ها بپرسند به آنها polyheme را به جای خون واقعی تزریق کنند.
آزمایشگاههای نورث فیلد جلساتی برای آموزش مردم در جوامعی که آزمایش ها در آنها صورت می گرفت، برگزار کرد. همچنین کمپانی به مردم این فرصت را داد تا دست بندی را در دست کنند که به پرسنل اورژانس اطلاع دهد آنها نمی خواهند در این مطالعات شریک شوند. اما منتقدان ادعا می کنند که کمپانی آزمایشگاههای نورث فیلد، آموزش لازم را به عموم مردم نداده است و از اصول اخلاقی پزشکی تجاوز کرده است.
جایگزین های خون ممکن است به عنوان داروهای نمایش دهنده ی پیشرفت استفاده شوند که بیشتر شبیه ناخالص سازی (دوپینگ) خون است. در اکتبر سال 2002 مقاله ای در نشریه ی wired گزارش داد که برخی از دوچرخه سواران از oxyglobin یک فرآورده ی HBOC دامی برای بالا بردن میزان اکسیژن خونشان استفاده کرده اند.
برخلاف تمام مشاجرات و جدال ها، خون مصنوعی ممکن است ظرف چندین سال آینده به طور گسترده مورد استفاده قرار گیرد. تولیدات بعدی جایگزین های خون ممکن است پیچیده تر باشند. در آینده ممکن است HBOCها و PFCها بیشتر شبیه گلبول های قرمز خون شوند و ممکن است که با خود برخی از آنزیم ها و آنتی اکسیدان هایی را که خون واقعی با خود دارد را داشته باشند.
منبع: Howstuff worles.comکپی یا استفاده از مطالب این مقاله بدون ذکر نام مترجم، منبع اصلی و نقل از راسخون ممنوع است و شرعاً هم مجاز نمی باشد.
/خ