سرویس سبک زندگی فردا: کرون یکی از بیماریهای التهابی روده است. به نقل از بیتوته ولی این بیماری غیر از روده، روی سایر قسمتهای بدن نیز تأثیر میگذارد و باعث بیماری آنها میشود. شروع سن این بیماری در فاصله سنی 10 تا 30 سالگی است و اولین نشانهها در این فاصله دیده میشود.
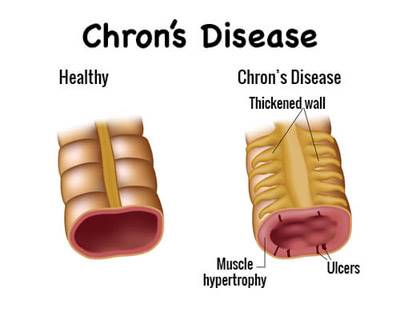
بیماری کرون (Crohns disease) یک بیماری التهابی روده است که در آن آسیبهای التهابی در دیوارهی روده ایجاد میشود. این بیماری مزمن است و معمولاً در دو دورهی سنی بیشتر ظاهر میشود؛ یکی بین 10 تا 30 سال و دیگری حوالی 60 سالگی و بعد از آن است. وقتی بیماری کرون آغاز میشود میتواند باعث علایم شوند که در تمام عمر میآیند و میروند.
در این بیماری هر بخشی از دستگاه گوارش میتواند مبتلا شود و التهاب تمام ضخامت جداره روده را درگیر میکند و بنابراین ممکن سبب ایجاد آبسه (کیسهای از تجمع چرک)، فیستول (ایجاد غیر طبیعیِ راهی نِی مانند از داخل روده به قسمتها و اعضای دیگر بدن) یا تنگی در روده شود. ضایعات و آسیبهای التهابی به صورت قسمت قسمت، دیوارهی روده را درگیر میکند و التهاب در طول دیواره پیوسته نیست، بلکه به بیانی لکه لکه است.
علل بیماری کرون:
دلیل اصلی بیماری همچنان ناشناخته است. قبل از این به نظر میرسید استرس و رژیم غذایی از علل بروز بیماری باشند، اما حالا پزشکان میدانند که این دو، سبب تشدید بیماری میشوند، اما علت بیماری نیستند. دستهای از دلایل مثل وراثت و نقص سیستم ایمنی احتمالاً در وقوع بیماری نقش دارند.
• سیستم ایمنی:
ممکن است یک باکتری و ویروس آغاز کننده بیماری باشد. زمانی که سیستم ایمنی سعی در مقابله با میکرو ارگانیسم مهاجم دارد، یک پاسخ غیرطبیعی از سیستم ایمنی باعث حمله به سلولهای دستگاه گوارش و ایجاد علایم شود.
• وراثت:
کرون در افرادی که فردی از اعضای خانواده شان به این بیماری مبتلا است، معمولتر است؛ بنابراین ژنها در مستعد کردن افراد به کرون نقش دارند، اما اکثر افراد مبتلا به کرون سابقه خانوادگی بیماری را ندارند.
سن:
کرون در هر سنی میتواند بروز کند، اما بیشتر در جوانی بروز میکند. بیشتر افرادی که مبتلا به کرون پیشرفته هستند تا قبل از 30 سالگی بیماریشان تشخیص داده میشود.
قومیت:
اگرچه بیماری کرون در هر گروه و قومیت رخ میدهد، اما افراد سفید پوست اروپای شرقی و یهودیها بالاترین ریسک را دارند.
سابقه خانوادگی:
شما ریسک بالاتری برای ابتلا به بیماری دارید اگر پدر، مادر یا خواهر و برادر و یا فرزندتان به این بیماری مبتلا باشد. از هر 5 نفر مبتلا به کرون 1 نفر سابقه خانوادگی مثبت دارد.
کشیدن سیگار:
کشیدن سیگار مهمترین ریسک فاکتور قابل کنترل در بیماری کرون پیشرونده است. همچنین کشیدن سیگار منجر به افزایش شدت بیماری و بیشتر شدن ریسک نیاز به جراحی است.
داروهای ضد التهابی غیر استروییدی (NSAID):
این داروها شامل ایبوبروفن، ناپروکسن سدیم، دیکلوفناک سدیم و ... است. در حالیکه این داروها سبب بروز کرون نمیشوند، اما میتوانند منجر به التهاب روده و بدتر شدن بیماری شوند.
جایی که زندگی میکنید:
اگر در شهر یا یک کشور صنعتی زندگی میکنید شانس بیشتری برای بروز بیماری دارید. این نشان میدهد که فاکتورهای محیطی شامل رژیم غذایی پر چرب و غذاهای تصفیه شده در این بیماری نقش دارند.
افرادی که در آب و هوای شمالیتر زندگی میکنند به نظر میرسد ریسک بالاتری برای ابتلا دارند.
علایم بیماری کرون:
در بعضی از بیماران مبتلا به کرون تنها قسمت انتهایی روده کوچک (ایلیوم) آسیب دیده است. در حالی که در برخی دیگر بیماری ممکن است سرتاسر روده بزرگ (کولون) را مبتلا نماید. مناطق شایع التهاب در بیماری کرون انتهای روده کوچک و روده بزرگ (کولون) است.
علایم و نشانههای بیماری کرون را میتوان از خفیف تا شدید دسته بندی کرد. علایم معمولاً به تدریج از ملایم به شدید تغییر میکنند، اما گاهی برخی بیماران به صورت ناگهانی علایم شدید را تجربه میکنند. حتی گاهی در دورههایی از بیماری علامتها به صورت کامل از بین میروند که این مرحله را دوره خاموشی بیماری مینامند.
زمانی که بیماری در دوره فعال خود باشد، علایم میتوانند شامل موارد زیر باشند:
اسهال:
اسهال یک مشکل شایع در بیماران مبتلا به کرون است. دلپیچههای شدید نیز که به علت تشدید حرکات روده است، میتوانند به دفع مدفوع شل منجر شوند.
تب و خستگی:
بسیاری از بیماران کرون درجاتی از تب خفیف را که احتمالا به علت عفونت یا التهاب است، تجربه میکنند. حتی گاهی احساس خستگی شدید و کمبود انرژی هم تجربه میشود.
درد شکمی و دلپیچه:
التهاب و زخم میتواند بر روی حرکات طبیعی مواد در داخل لوله گوارش تأثیرگذارد و منجر به دلپیچه و درد شود. بیماران ممکن است از یک ناراحتی مختصر تا درد شدید شکمی همراه با تهوع و استفراغ را تجربه نمایند.
خون در مدفوع:
بیمار ممکن است در توالت متوجه دفع خون روشن و یا خونی تیره مخلوط با مدفوع خود شود. همچنین ممکن است دچار خونریزی مخفی در مدفوع گردد که در ظاهر مدفوع مشخص نیست.
زخمهای دهانی:
ممکن است زخمهایی دهانی شبیه آفت ایجاد گردد.
کم شدن اشتها و کاهش وزن:
دردشکم، دلپیچه و پاسخهای التهابی در دیواره روده میتواند روی اشتها و توانایی هضم وجذب مواد غذایی موثر باشند.
مشکلات اطراف مقعد:
ممکن است دچار درد و خروج چرک وخون به علت التهاب در نزدیکی مقعد باشید. این ترشحات از طریق یک یا چند تونل ظریف پوستی به اطراف مقعد سر باز میکنند که به آن فیستول میگوییم.
مبتلایان به کرون شدید میتوانند علائم زیر را هم تجربه نمایند:
– التهاب پوست، چشم، مفاصل
– التهاب کبد و یا مجاری صفراوی
– تأخیر بلوغ و رشد جنسی در کودکان
عوارض بیماری کرون:
♦ التهاب (قرمزی، درد و تورم) در مفاصل محیطی مانند مچ دست، زانو، آرنج و مچ پا یا التهاب
♦ مفاصل در ستون فقرات؛ شایعترین علامت خارج رودهای در کرون)
♦ اختلالات کبدی و ضفراوی مانند التهاب در کبد یا ایجاد سنگ صفراوی
♦ تظاهرات پوستی مانند زخم در ساقِ پا یا برآمدگیهای قرمز و دردناک در جلوی ساقِ پا
♦ مشکلات چشمی با علایمی مانند ترس از نور، تاری دید، سردرد و پرخونی ملتحمه
♦ سایر عوارض مانند سنگ ادراری، کم خونی و سرطانی شدن ضایعات موجود در رودهی بزرگ
♦ تنگی و انسداد رودهی باریک یا رودهی بزرگ
♦ فیستول (ایجاد غیر طبیعیِ راهی نِی مانند از داخل روده به قسمتها و اعضای دیگر بدن) که منجر به تخلیهی خودبخود روده به روده، روده به مثانه، روده به پوست و ...
♦ آبسه (کیسهای از تجمع چرک) در اطراف روده یا اعضای مجاور
درچه شرایطی باید به پزشک مراجعه نمود؟
1. اگر شما یا یکی از اعضای خانواده تان علایم بیماری کرون را دارید.
2. اگر اجابت مزاج شما سیاه و قیری است یا در آن خون وجود دارد.
3. اگر شکم شما متورم شده است.
4. اگر درجه حرارت بدن بالای 3/38 درجه سانتیگراد برود.
آزمایش و تشخیص بیماری کرون:
وسیله تشخیص قطعی برای کرون وجود ندارد و پزشک شما با رد سایر دلایل برای علایم تان کرون را تشخیص میدهد. احتمالاً پزشکتان از رادیولوژی و کولونوسکوپی همراه با نمونه برداری برای تاًیید تشخیص شما استفاده میکند. شما ممکن است به یک یا دو تست و پروسیجر دیگر نیاز پیدا کنید.
آزمایش خون:
آزمایش کم خونی و یا وجود عفونت پزشکان ممکن است برای بررسی کم خونی و یا نشانه عفونت از شما بخواهند آزمایش خون انجام دهید. درحال حاضر معتبرترین منابع علمی هیچ شناساگر خونی را برای تشخیص کرون معرفی نکرده اند. آزمایش خون مخفی در مدفوع نیز گاهی انجام میشود.
پروسیجرها
کولونوسکوپی:
در کولونوسکوپی یک لوله قابل ارتجاع و نازک که یک دوربین در سر آن تعبیه شده است به پزشکتان اجازه میدهد که تمام طول روده بزرگ را مشاهده کند. در حین انجام کولونوسکوپی پزشکتان نمونههایی از بافت روده برای بررسی بیشتر و تاًیید بیماری کرون بر میدارد. وجود سلولهای ملتهب خوشهای در دیواره روده به تشخیص بیماری کمک میکند.
سیمگویید سکوپی:
در این پروسیجر پزشکتان فقط قسمت انتهایی روده بزرگ (سیگمویید) را نگاه میکند.
CT اسکن:
در سی تی اسکن اطلاعات جامع تری نسبت به عکس ساده بدست میآید. در این پروسیجر یک نگاه کامل از بیرون به رودهها انداخته میشود.
CT انتروگرافی:
نوع خاصی از سی تی اسکن است که عکسهای بهتری از روده کوچک میگیرد. این تست جایگزین آزمایش باریم همراه با اشعه ایکس در بسیاری از مراکز شده است.
کپسول اندوسکوپی:
برای این تست شما یک کپسول که دوربینی درون آن قرار دارد را قورت میدهید. دوربین عکسهای متعددی میگیرد؛ که به کامپیوتر منتقل میشود.
سپس عکسها برای بررسی علایم کرون، بررسی و تفسیر میشود. دوربین از طریق مدفوع شما دفع میشود. با وجود کپسول اندوسکوپی ممکن است لازم باشد همچنان کولونوسکوپی همراه با بیوپسی انجام شود.
MRI:
در این آزمایش به وسیله یک محیط مغناطیسی و امواج رادیویی تصاویری از ارگانهای داخلی بدن بدست میآید. این آزمایش به صورت اختصاصی برای بررسی فیستول و یا بررسی روده کوچک مفید است.
دابل بالن اندوسکوپی:
برای انجام این تست از دستگاه اندوسکوپی بلندتری استفاده میشود که دستگاه اندوسکوپی معمولی قادر به دسترسی به آن مناطق نیست. این تکنیک زمانی کاربرد دارد که کپسول اندوسکوپی مساله غیر نرمالی را نشان میدهد، اما تشخیص همچنان مبهم است.
عکس برداری از روده کوچک:
در این تست روده کوچک بررسی میشود که در کولونوسکوپی قابل بررسی نیست. ابتدا شما یک مایع حاوی باریم را مینوشید و پزشک بر اساس نیاز از سی تی اسکن و یا MRI استفاده میکند.
درمان بیماری کرون:
داروها به شکل مؤثری علایم بیماری کرون را بهبود میبخشند. اغلب این داروها به وسیلهی جلوگیری از التهاب روده عمل میکنند. مثلاً داروهایی که آمینوسالیسیلات نامیده میشوند اولین داروهایی هستند که در درمان به کار میروند. ممکن است در موارد متوسط تا شدید بیماری کرون از داروهای کورتونی نیز استفاده شود.
آنتیبیوتیکها نیز در درمان کرون کاربرد دارند و به از بین بردن باکتریها در قسمتهای تحریک شدهی روده و کاهش التهاب کمک میکنند. داروهای سرکوب کنندهی سیستم ایمنی نیز در برخی موارد خاص به کار میروند، ولی چون عوارض زیادی دارند، پزشک حتیالمقدور از آنها استفاده نمیکند. داروهای دیگری نیز وجود دارند که به درمان کرون کمک میکنند و پزشک بسته به شرایط بیمار از آنها ممکن است استفاده نماید.
جــــــــــراحی نیز یک راهِ دیگر درمانی است. در جراحی برخی قسمتهای روده برداشته میشوند. جراحی تنها در مواردی توصیه میشود که:
- انسداد روده بهوجود آمده باشد.
- رغم درمانهای دارویی صحیح، علایم پایدر مانده باشند.
فیستولها برخلاف درمانهای دارویی بهبود نیابند.
رژیم غذایی در بیماری کرون:
رژیم غذایی نیز در درمان بیماری کرون مؤثر است. هر چند که از نظر علمی تأثیرِ هیچ نوع رژیم غذایی خاصی برای بیماریهای التهابی روده، ثابت نشده است، اما اغلب پزشکان معتقدند که بیمار خود میتواند بفهمد که چه غذاهایی تحریک کنندهی علایم بیماریِ آنها به خصوص در دوران تشدید بیماری است.
وقتی از غذاهایی که محرک علایم شماست پرهیز کنید، درمییابید که نشانههایی مانند دفع گاز رودهای، نفخ، درد شکمی، دلپیچه و اسهال بیشتر قابل کنترل میشوند. با کاهش این علایم شما به رودهی ملتهبِ خود فرصت میدهید که التیام یابد.
پرهیزهای غذایی در بیماری کرون شامل:
·هرگونه نوشیدنی الکلی
·کره، روغن، کرههای گیاهی، سس مایونز
·نوشیدنیهای گازدار
·قهوه، چای، شکلات
·پوستهی ذرت
·محصولات لبنی (در صورت عدم تحمل لاکتوز)
·غذاهای چرب و سرخ کردنیها
·غذاهای پرفیبر
·غذاهایی که تولید گاز و ایجاد نفخ میکنند (عدس، بنشن، لوبیاها، پیاز و انواع کلم)
·آجیل و دانههای خوراکی (کرهی بادام زمینی و کرهی دانههای دیگر)
·میوههای خام
·سبزیهای خام
·گوشت قرمز
·غذاهای تند و پرادویه
·غلات سبوسدار و سبوس
پیشگیری از بیماری کرون:
هیچ راهی برای پیشگیری از این بیماری وجود ندارد. اما شما باید از موقعیتهایی که به بدن شما آسیب میرسانند، اجتناب کنید. در دورههای بیعلامتی، یک رژیم غذایی مناسب و متعادل داشته باشید تا ویتامینها و مواد مورد نیاز بدنتان تأمین شود. با اینکار شما عوارض ناشی از تغذیهی نامناسب مانند کم خونی و کاهش وزن را کاهش میدهید.
سیگار نکشید!
بیماری کرون میتواند خطر ابتلا به سرطانِ رودهی بزرگ را افزایش دهد. به منظور یافتنِ ضایعاتِ پیشسرطانی یا سرطان در مراحل اولیهی آن؛ باید به شکل منظم تحت بررسی رودهی بزرگ باشید. باید به طور منظم کولونوسکوپی شوید. کولونوسکوپی باید هر یک تا دو سال، یکبار برای شما انجام شود.