برترینها: موضوع این مطلب چگونگی پیشگیری از بیماریهای لثه و علیالخصوص نارساییهای انساج محیط دهانی از طریق استفاده از لیزرها است. اصولاً لیزرها برای کمک به درمانهای لثه و بیماریهای مختلف آن طراحی شدهاند.
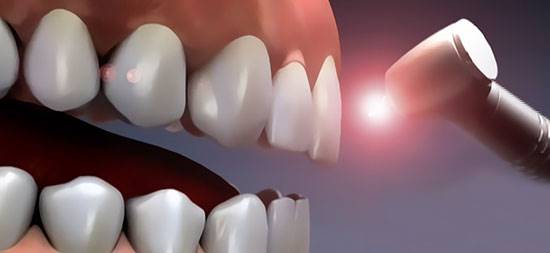
نقش لیزر در درمان بیماریهای لثه
در بعضی موارد لیزرها میتوانند به تنهایی درمانکننده بیماریها باشند، اما بخش مهمی از کاربرد لیزرها در رشته لثه و انساج اطراف دهان، پیشگیری از ادامه بیماری و جلوگیری از تخریب انساج و اعضای مختلف محیط دهان است. این در واقع از رسیدن بیماری به مرحلهای که بهناچار شخص باید تحت عمل جراحی قرار بگیرد، جلوگیری میکند.

از این جهت که اکثر افراد از جراحیهای لثه و جراحیهای محیط دهان ذهنیت خوبی ندارند و خیلیها دچار فوبیا در این ارتباط میباشند، بهترین حالت برای اینکه به آن مرحله از درمانهای پیچیده نرسند، استفاده از لیزرها بهعنوان پیشگیری ادامه بیماری است.
لیزرها در فازهای 1 و 2 بیماری لثه که هنوز درگیریهای استخوانی و تحلیلهای ساختمانهای سخت اتفاق نیفتادهاند و استقرار ریشههای دندانها همچنان قابل قبول است، با ورود به مناطق بیماریزده و حذف مراحل التهابی و اثرات آن روی بافتهای مختلف درونی و همچنین حذف کلیه عوامل خارجی که مهمترین آنها میکروبهای مسئول بیماری هستند، باعث میشوند تا بیماری در مرحلهای که بهسمت پیشرفت است و بهزودی آسیبهای بزرگ و غیرقابل جبران را ایجاد خواهد کرد، در همان استیج و در همان فاز، بیماری متوقف گردد.
با توقف بیماری، سیستم دفاعی بدن فرصت پیدا میکند تا شروع به بازسازی مناطقی بنماید که بیماری در آن وجود داشته است.
حال چگونه لیزرها از ادامه بیماری جلوگیری مینمایند، بستگی به عوامل مختلفی دارد. در درجه اول، تشخیص نوع بیماری است. بعضی بیماریها از زمینه ژنتیک برخوردارند، بهصورت موروثی از نسل به نسل منتقل میگردند و این اشخاص تمایل زیادی به بیماری دارند و با کوچکترین بیتوجهی یا احیاناً روشهای ناصحیح کنترل از نظر بهداشتی، امکان بروز بیماری در این افراد بیش از افراد عادی است.
این اشخاص اصولاً بایستی بهصورت سالانه چکاپهای منظم داشته باشند تا بهمحض رؤیت و تشخیص شروع علایم اولیه بیماری، از روش لیزر پیشگیری استفاده شود تا بیماری در قدمهای اول متوقف و پس از آن با کنترل و تحت نظر بودن بیمار، بروز بیماری ناممکن شود. لیزرهای امروز دارای مشخصات خاصی هستند که چنین توانایی را دارند.
دیگر مورد افرادی هستند که بر اثر یک اتفاق محیطی یا یک حادثه محیطی و یا انجام درمانهای ناصحیح دندانپزشکی مثل روکشهای غیراصولی، مثل مواد پر شده در دندان که دارای انسجام یا سازگاری کافی نیستند و... در مناطقی از محیط دهان دچار نوعی التهاب در لثه هستند و این التهاب در واقع دروازه ورودی میکروبهای مسئول بیماریهای مختلف در لثه است.
در اینگونه افراد نیز بهشرط تشخیص بهموقع و زودرس، تنها بهوسیله لیزرهای نوین دندانپزشکی میتوان بیماری را در همان قدمهای اول متوقف و از پیشرفت آن جلوگیری کرد.
جهت مشاوره با دکتر وحید عارفی جراح و متخصص بیماریهای لثه با شماره های زیر تماس حاصل نمایید.
جهت مشاوره با دکتر وحید عارفی تماس بگیرید.
02122894246
02122894247
از لحاظ تکنولوژیک، لیزرهای جدید مجهز به تیپهای بهخصوصی هستند که در تمامی منافذ لثه و مجراهای مختلف محیط دهان ورود میکنند و تا عمق 14 تا 15 میلیمتر میدان عمل آنهاست و در آن نواحی با تابش نور لیزر اتفاقات بسیار مفیدی برای محیط بافتی حادث میشود. لیزرها بهترین استریلکنندهها هستند.

در واقع با تابش نور لیزر بهشرطی که از لحاظ مود و اندازه، تنظیم شده باشد و شخص انجام دهنده آن دارای تجربه کافی در زمینههای مختلف باشد، با تابش این نور در منطقه، ابتدا محیط از آلودگی میکروبی تا مقدار بسیار زیادی پاک شده و با برخورد نور لیزر به دیوارههای بافتی در مجراهای داخلی، سلولهای آسیبدیده از التهاب برطرف شده و محیط، محیطی غیرالتهابی و غیرمیکروبی میشود و این موضوع به الیاف لثه فرصت میدهد تا بهطور طبیعی بتوانند به ساختار سخت اطراف خود متصل گشته و دارای انسجامی شوند بهعنوان دیواره محافظتی و یا دیواره اطراف ریشههای دندان.
بنابراین در گذشته با روشهای سنتیتری مثل جرمگیریها و پاکسازیهای خاص زیر لثه و اطراف ریشهها از پیشرفت بیماری جلوگیری میشد تا حدی که بههرحال بهصورت مکانیکی مقدور بود، اما روشهای مکانیکی اصولاً نمیتوانند در عمق نفوذ کنند و تنها یک مراحل سطحی را طی میکنند که به همین دلیل هم در افرادی که بیماری لثه در آنها شروع شده و در حال ادامه است، روشهای مکانیکی قدیم مثل جرمگیریهای عمیق یا Deep Scaling یا چنین روشهای غیرجراحی معمولاً امروزه هم همچنان در کلیه مناطق مختلف جهان هنوز متخصصان این رشته اگر از راه غیرجراحی استفاده میکنند، این را برای بیمار بهصورت یک رژیم مداوم و با فواصل کوتاه مانند هر سه ماه یکبار و بهطور کلی حداقل سالی چهار بار بیمار باید تحت این عمل مکانیکی قرار بگیرد تا این پاکسازیها بتواند بیماری را تا حدودی کند کند.
اما به دلیل اینکه روشهای مکانیکی هرگز نمیتوانند در عمق نفوذ کرده و عوامل بیماری را ریشهکن کنند، این بیماری دوباره نمود و رشد و ادامه خواهد داشت و هرگز نمیتوان از قطع بیماری بهطور کامل اطمینان داشت.
بنابراین لیزرها بسیار روشهای آسان، با سرعت و بدون هیچگونه عوارضی هستند و امروزه اگر اشخاص مداومت در انجام چکاپها داشته باشند و در زمانهای مشخص مورد معاینه قرار بگیرند، اصولاً درصد بروز بیماری را بهمقدار بسیار فاحشی میتوان کنترل کرد و از اتفاق یا اتفاقهای بدی که ممکن است باعث از دست دادن اندام مختلف در محیط دهان بشود، جلوگیری کرد.
چگونه عملهای ترکیبی عمر ایمپلنت را افزایش میدهند؟
این موضوع مربوط میشود به اینکه چگونه عملهای ترکیبی در ارتباط با ایمپلنتها، عمر ایمپلنت را افزایش میدهد. عموماً از سالهای پیش، ایمپلنتها جایگزینهای بسیار شایستهای برای دندانهای طبیعی بوده و هستند و در حاشیه آن، جهت تبلیغات و جهت اشاعه این عملکرد و یا تشویق افراد برای استفاده از این تکنولوژی، عملهای مختلفی انجام گرفته از نظر آگاهیرسانی و یا پژوهشهای مختلف، اما نکته مهمی که در مورد آن زیاد بحث نشده است اینکه آیا ایمپلنت بهتنهایی و بهعنوان یک عمل واحد میتواند تمامی خصوصیات مثبت جایگزینی را داشته باشد یا خیر؟
جواب تا حدودی به فاکتورهای مختلف بستگی دارد. اصولاً از آنجایی که ایمپلنت یک استوانه از جنس تیتانیم در بدنه استخوان هست و در آن محل با استخوان انسجام خواهد داشت تا بتواند تحمل فشارهای جویدن و عملکرد دندانی را به اجرا برساند، بنابراین خصوصیات محیطی یک ایمپلنت خیلی خیلی مهم در رابطه با عمر یک ایمپلنت است. اینکه دوام یک ایمپلنت بتواند تضمین شود، بستگی به این عوامل دارد.
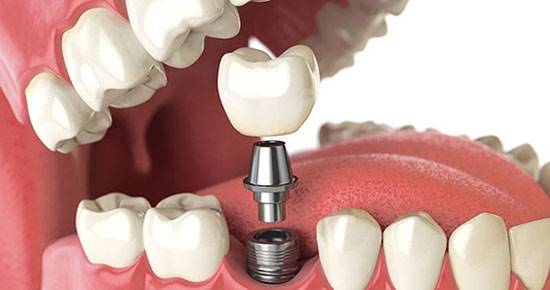
در استخوان پایه که ایمپلنت در آن کاشته میشود، باید یک خصوصیاتی وجود داشته باشد. این خصوصیات بیشتر مربوط میشود به جنس و ابعاد استخوان و نسبت آن محل با ناحیههای آناتومیک خاص.
اصولاً هر ایمپلنت بایستی یک حاشیه امنیت استخوانی داشته باشد. این حاشیه امنیت استخوانی تعریف شده که باید حداقل از هر جانب 1.5 میلیمتر باشد و از طرف عرضی یا در بین فواصل ایمپلنتها یا ایمپلنت و دندانها هم این فاصله باید رعایت شود.
جنس استخوان باید از جنسی باشد که تشخیص داده میشود میتواند تحمل فشارهای آن منطقه را داشته باشد. بنابراین تکنیکی که در هر نوع از استخوان، ایمپلنت کاشته میشود بسیار مهم است که از چه تکنیکی استفاده میشود. نکته بعدی که خیلی مهم است، در رابطه با استخوانهایی است که به دلایل مختلف، یا به دلایل بیماریهای شدید دندانی و عفونی که استخوان را از بین برده یا به دلیل طولانی بودن مدتزمان بیدندانی در ناحیه، استخوانها دچار اتروفی شدید شدهاند.
اتروفی بهمعنای از دست دادن ابعاد اصلی خودشان، این ابعاد میتواند طولی، عرضی و عمقی باشد که معمولاً این تحلیلها یا کمبودهای طولی هست که خیلی شایع است.
برای اینکه در مواردی شخص یا خود توانایی وارد شدن به مراحل درمانی پیوند استخوان در حجم زیاد ندارد و یا زمان کافی برای این عمل نیست، عدهای از پژوهشگران اعتقاد دارند که ایمپلنتهای نسبتاً باریک و کوتاه هم میتوان استفاده کرد. البته ابعاد ایمپلنت بسیار بسیار مهم است که در تماس با استخوان سنجیده شود.
اصولاً برای اینکه سطح تماس ایمپلنت با استخوان به اندازه مطلوب برسد، اگر عرض استخوان کم است و ناچار به استفاده از ایمپلنتهای نسبتاً باریک هستیم، باید سعی کنیم طول ایمپلنت را بیشتر در نظر بگیریم تا بتوانیم سطح تماس را افزایش دهیم؛ و یا اگر استخوان دارای عرض مناسب است، اما برای طول کمبود دارد، بایستی با قطرهای بزرگتر ایمپلنت و اندازههای کوتاهتر عمل کرد.
گاهی در مواردی مثل افرادی که مدتزمان بیدندانی طولانی داشتهاند، شاید بیش از 10 سال، استخوان پایه بسیار عرض کمی دارد. در اینجور موارد شاید بشود ایمپلنت را در عمق گذاشت و عرض یا قطر کمتری به آن داد، اما نکته مهم این است که چه دندان در طول زمان بسیار طولانی در محل نبوده باشد و یا اینکه در محل یک واقعه بدی مثل یک آبسه بزرگ یا یکجور عفونت منتشر شده بهوجود آمده باشد و به دلیل آن، دندان یا دندانهای محل از بین رفته باشند، در هر دو صورت اتفاقی که شایع است، پوشش لثه این مناطق است. پوشش لثه عموماً دارای دو بخش اصلی است، لثه آزاد و لثه چسبنده.
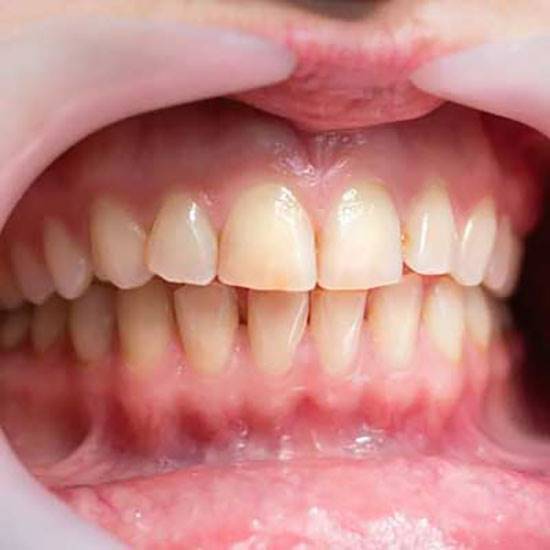
بهطور عادی در اطراف دندانهای سالم، ما لثه چسبنده داریم. لثه چسبنده، لثهای است که اصولاً دارای کراتین نسبتاً بالاست، رنگ صورتی دارد، یک مقدار زمختتر است، از جای خودش حرکت نمیکند و کارش بیشتر مقابله با فشارهای جویدن و تحمل اضافات مواد غذایی که از کنار دندان بعد از خرد شدن عبور میکنند و بازگرداندن آنها به دوباره جویدن است و از محل انتهای لثههای چسبنده اطراف دندانها که بهطور طبیعی وجود دارد، لثهای آغاز میشود که به آن میگوییم لثه آزاد. این لثه اصولاً لثه پرعروقی است، رگهای خونی فراوان دارد، لثه متحرکی است، یعنی با کششهای عضلانی جابهجا میشود و در واقع این لثه بسیار آسیبپذیرتر است.
در مواردی که استخوان به اندازه کافی نیست، اصولاً لثه خصوصیات چسبنده خودش را از دست میدهد و نزدیک میشود به لثه آزاد از نظر طبیعت؛ و لثه آزاد، چون نمیتواند چسبندگی خوبی داشته باشد، اصولاً نمیتواند یک رل سیستم دفاعی و پشتیبانی را اجرا کند.
بنابراین اگر ایمپلنت در چنین محلهایی گذاشته شود، لثه اطراف این ایمپلنتها معمولاً لثههای آسیبپذیر و نفوذپذیری است. به همین دلیل بعد از مدتی امکان باز شدن این لثهها و ورود میکروبها به مناطق زیرلثهای و نهایتاً به سمت ایمپلنت مربوطه است.
در ارتباط با اینجور موارد، حتماً باید ظرف 6 ماه بعد از انجام ایمپلنت و تحویل ایمپلنت و استفاده از ایمپلنت، لثه بیمار در آن منطقه در دیواره ایمپلنت دارای یک چسبندگی نسبتاً قویتری باشد و توصیه میشود عمل پیوند لثه حتماً در مجاورت ایمپلنتها انجام پذیرد تا لثه چسبنده ارتقا پیدا کرده و بتواند مقاومت کافی را در کنار ایمپلنت برای فشارهای غذایی داشته باشد.
به همین جهت توصیه میشود افرادی که به روش ایمپلنت روی میآورند، حتماً به توصیههای پزشک مربوطه که انجامدهنده عمل است دقت و توجه کنند که عمر ایمپلنت بیشتر شود و این عملهای تکمیلی در نهایت دورنمای بسیار بهتر و روشنتری را برای ایمپلنتها بهوجود میآورد.
کاندید عمل ایمپلنت دندان چه کسانی هستند؟
کاندید عمل کاشت دندان یا ایمپلنت دندان چه کسانی هستند؟ در رابطه با این موضوع ابتدا اشخاص به دسته اصلی در ارتباط با بایدها یا نبایدهای انجام کاشت دندان قرار میگیرند یا به اصطلاح ایندیکیشنها و یا کانتراایندیکیشنهای انجام کاشت دندان برای یک فرد.
مورد اول گروه سیستمیک یا مسائل کلی جسمانی فرد است که در آن اصولاً وضعیت جسمانی بیمار یا شخص از نظر ساخت و ساز و بهاصطلاح متابولیسم بدن بررسی و در طی آزمایشات پاسخ داده میشود. اصولاً افرادی که برای کاشت دندان یا ایمپلنت مناسب نیستند، فقط افرادی هستند که دچار بیماریهای خاص بهصورت طولانیمدت هستند.
مهمترین آنها بیماری دیابت است که در اشخاصی که علیالخصوص دیابت تیپ یک دارند و بهصورت موروثی این بیماری به آنها منتقل شده معمولاً افرادی هستند که به دلیل داشتن شرایط خاص در سیستم جسمانیشان جهت افزایش قند در زمانهای مختلف دارای ریسک هستند برای انجام کاشت دندان.
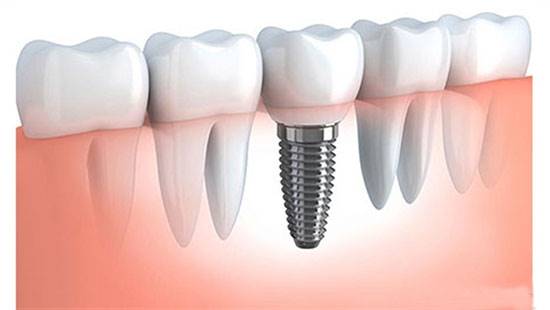
چرا؟ چون در افراد دیابتیک اصولاً مسئله ترمیم و ارتباطات پیوندی در کلاژنها و فیبرهای خاص کلاژنی در بدن که خیلی اثر مهمی دارند و همینطور ساخت سلولهای پروجنیتور یا سلولهای اصلی ساخت بافت، این افراد ضعیف هستند، به همین دلیل در عمل جوشخوردگی ایمپلنت به استخوان ممکن است افرادی باشند که توانایی چنین چیزی در آنها نباشد.
دیابتیکهای تیپ دو هم که بهصورت اکتسابی بیماری قند پیدا کردهاند اگر نتوانند قند را کنترل کنند باز هم شامل ریسک هستند مگر اینکه بتوانند قندشان را در یک حد نصاب مشخص با استفاده از دارو، انسولین، تغذیه یا تمرینات ورزشی و ... ثابت نگهدارند.
مورد دوم بیماریهای متابولیک هستند. اینها اصولاً افرادی هستند که بهصورت ژنتیک مشکلاتی دارند که متابولیسم بدن بهصورت موازنه در آنها انجام نمیگیرد و اینها هم معمولاً نمیتوانند پاسخگوی خوبی برای کاشت ایمپلنت باشند.
مورد بعدی افرادی هستند که اصولاً بیماریهای خاص استخوانی دارند، نرمی استخوان دارند یا زمینههای عدم ساخت بافتهای سخت در اندامشان خوب نیست و طبیعتاً آنها هم نمیتوانند کاندیدهای خوبی باشند.غیر از این موارد اصولاً اکثریت افراد میتوانند ایمپلنت را از لحاظ سیستمیک بدن بپذیرند.
گروه دیگر ربط پیدا میکنند به موضوعات سابجکتیو یا شخصی؛ خود فرد بهتنهایی از لحاظ زمینه و عادات. اصولاً عادتی مثل سیگار کشیدن مهمترین عاملی است که یک شخص را از کاندید خوب کاشت دندان یا ایمپلنت بودن دور میکند و اگر هم در این اشخاص این کار انجام بگیرد، اگر میزان استفاده از دخانیات را نتوانند کنترل و یا متوقف کنند، عمر ایمپلنتها قطعاً کوتاه خواهد بود.
یک مورد دیگر که خیلی مهم است، مسئله لوکال شخص است.
بهطور مثال اگر شخصی میخواهد در ناحیه دندان پیشین خودش که خالی است ایمپلنت کاشت کند، باید شرایط محیطی و یا Local area آماده برای پذیرش ایمپلنت باشد، در غیر اینصورت پذیرش ایمپلنت بسیار سخت است. معمولاً برای اینکه در یک استخوان فکی کاشت یک ایمپلنت بتواند موفق باشد، استخوان باید دارای تراکم مناسب باشد، باید دارای ابعاد مناسب مثل طول، عرض و عمق باشد، نواحی آناتومیکی حیاتی در اطراف آن منطقه نزدیک نباشد، مثل عروق عصبی اصلی، عروق خونی اصلی و یا سینوسهای گونه در فک بالا، حفره بینی و یا مناطق آناتومیکی که محدودیت ایجاد میکند. در اغلب موارد امروزه راهکار هست برای ایجاد زمینه یا ساختار مناسب برای کاشت.
بنابراین جای نگرانی نیست اگر شخصی از نظر لوکال اریا یا منطقه عملکرد دارای ضعفی باشد، جای نگرانی نیست که ایشان نمیتواند دسترسی پیدا کند به کاشت دندان و این کار برای او عملی است بهشرطی که با یکسری عملیات پیشزمینه و ساختارسازی و یا اینکه در واقع زمینهسازی، آن منطقه مهیا و آماده شود برای اینکه این کار در آن انجام شود.
بنابراین برای این اشخاصی که در مناطق محلی دارای مناسبتهای خوبی از نظر کاشت دندان نیستند، بههیچوجه جای ناامیدی و یأس نیست، به خاطر اینکه عملهای خاصی هست برای زمینهسازی برای اشخاص مختلف در موارد مختلف که میتواند ایجاد شرایطی کند برای این اشخاص.
مورد بسیار مهمی در مورد ایمپلنت که یک شخص را از کاندید ایمپلنت بودن دور میکند، مسئله فرهنگی اجتماعی است. اصولاً اشخاصی که کاندید انجام ایمپلنت هستند و یا کاشت دندان، این اشخاص قبلاً بهصورت مشاورهای مشخص، باید آموزش داده شوند برای توجه و ایجاد زمینهای برای نگهداری این عامل خارجی در جسم استخوانیشان.
ایمپلنت یک قطعه تایتانیوم خالص است که در بطن استخوان جوشخوردگی پیدا میکند و میتواند مثل یک دندان و یا بهتر، سالهای سال در طول عمر برای شخص ایجاد شرایط مناسبی برای جویدن کند منتهی اصولاً ایمپلنتها خیلی خیلی بیشتر از دندانهای طبیعی نیاز به توجه دارند از لحاظ بهداشتی و احتیاطهای لازمشان خیلی بیشتر است.

بهخاطر اینکه دهان دارای یک ترکیب باکتریایی بسیار بسیار پیچیده و قوی است و باکتریها فرصتطلب هستند و منتظر زمینهای هستند تا بتوانند نفوذ به بافتهای زنده کرده و در آنجا بتوانند رشد و تکثیر شده و به ساختمانها و اندامهای جسم انسان آسیب بزنند. محیط دهان یکی از محیطهایی است که بسیار بسیار آماده و متمایل است به اینکه باکتریها را در خودش حفظ کند و این باکتریها بهصورت آماده و زنده آنجا حضور دارند و علیالخصوص در کنار یک دندان کاشته شده بسیار راحتتر میتوانند نفوذ کنند.
بنابراین شخص باید از لحاظ فرهنگی، از لحاظ توجه به بهداشت دهانی، کاملاً آماده و مهیا باشد تا عمل کاشت دندان یا ایمپلنت برایش صورت بگیرد. در غیر اینصورت عمر این ایمپلنت زیاد طولانی نخواهد بود و بهمحض نفوذ باکتریهای خاص، این انسجام بین استخوان و ایمپلنت را میتوانند گسسته کرده و آن را از کار بیندازند.
امروزه بسیار شنیده میشود در جامعه که افراد شنیدهاند که شخصی پایه دندانی کاشته و بعد از مدت کوتاهی این پایه شل شده و بهاصطلاح Fail شده و کار افتاده و از جای خودش خارج شده و این را یک شکست در درمان میدانند، اما این مختص به اینکه عمل کاشت انجام شده نیست.
این موضوع در اغلب موارد یا روش انجام شخص اپراتور یا کسی که جراحی میکند و عمل کاشت را انجام میدهد، تکنیک صحیحی بهکار نبرده، محیط پاکی بهکار نبرده، استریلیتی کافی را نداشته و یا اینکه خود شخص در محیط خصوصی یا Home care خودش نتوانسته توجه ویژه به بهداشتش کند. بنابراین همه این موارد، شخص را از کاندید خوب ایمپلنت بودن دور میکند.
دکتر وحید عارفی
دکتر وحید عارفی جراح و متخصص بیماریهای لثه با سابقه 18 سال در رشته ایمپلنت، فوق تخصص لیزر و جراحیهای لیزری در دندانپزشکی، عضو AAP آمریکا است. دوره دکترای دندانپزشکی عمومی در سالهای 1993-1987 و تخصص در رشته پریودنتولوژی را از سال 1993-1996 گذرانده است و به مدت 2 سال هم در بخش تخصصی بیماریهای لثه دانشکده دندانپزشکی دانشگاه تهران مشغول بوده است. وی از اعضای اولیه آکادمی پریودنتولوژی ایران در 15 سال گذشته و همچنین از اعضای آکادمی پریودنتولوژی امریکا است. پس از پیشرفت روشهای لیزری در دندانپزشکی عمومی و جراحیهای لثه و دیگر مداواهای دهان، فک و صورت بوسیله لیزرتراپی، دوره فلوشیپ لیزر را در آلمان گذرانده است. دوره اولیه جراحیهای ایمپلنت را نزد پرفسور برانمارک و هرتل در سال 1372 (1993 میلادی) فراگرفته و بدنبال آن مدارک متعددی در ارتباط با ایمپلنت و جراحیهای پیشرفته استخوانی در داخل و خارج از کشور اخذ نموده است.
