شناسه : ۱۹۲۳۵۷۳ - چهارشنبه ۷ اسفند ۱۳۹۸ ساعت ۰۲:۳۲
با تلاش دانشمندان صورت گرفت
درمان موشهای دیابتی با سلولهای بنیادی
دانشمندان دانشگاه واشنگتن موفق شدند با استفاده از سلولهای بنیادی موشهای مبتلا به دیابت را درمان کنند.
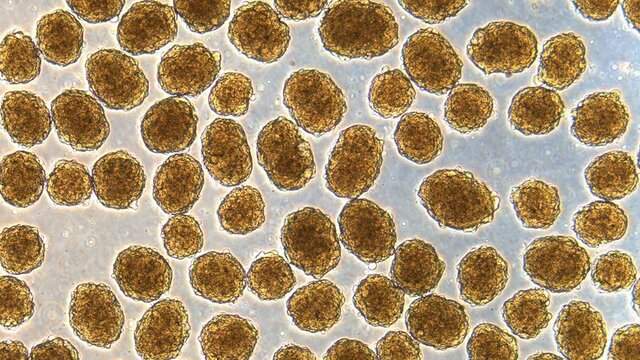
به گزارش ایسنا و به نقل از نیو اطلس، دیابت با ایجاد مشکل در تولید یا مدیریت انسولین مشخص میشود و یک درمان جدید در حال ظهور شامل تبدیل سلولهای بنیادی به سلولهای بتا که باعث ترشح این هورمون میشود، روی موشها به خوبی جواب داده و توانسته است دیابت آنها را درمان کند.
دانشمندان دانشگاه واشنگتن روش کارآمدی را برای انجام این کار ایجاد کردهاند و دریافتند که کاشت این سلولها در موشهای دیابتی، بیماری آنها را درمان میکند.
این تحقیق بر اساس تحقیقات گذشته توسط همین تیم، به سرپرستی "جفری میلمن" در دانشگاه واشنگتن انجام شده است. محققان پیش از این نیز نشان داده بودند که تزریق این سلولها به موشها برای درمان دیابت مفید است، اما کار جدید آنها نتایج چشمگیرتری داشته است.
"میلمن" گفت: این موشها مبتلا به دیابت بسیار شدیدی بودند که قند در خون آنها بیش از 500 میلیگرم در دسی لیتر خون وجود داشت - سطحی که میتواند برای انسان کشنده باشد- و هنگامی که ما به موشها سلولهای ترشح انسولین را تزریق کردیم، طی دو هفته سطح گلوکز خون به حالت عادی بازگشت و برای ماههای زیادی در ادامه در همین سطح ماند.
انسولین معمولاً توسط سلولهای بتا در لوزالمعده تولید میشود؛ اما در مبتلایان به دیابت این سلولها به اندازه کافی هورمون تولید نمیکنند. این بیماری معمولاً با تزریق مستقیم انسولین در جریان خون در صورت لزوم مدیریت میشود. اما در سالهای اخیر، محققان روشهایی برای تبدیل سلولهای بنیادی انسان به سلولهای بتا یافتهاند که میتواند انسولین بیشتری تولید کند.
محققان در مطالعه جدید، این تکنیک را بهبود بخشیدند. معمولاً هنگام تبدیل سلولهای بنیادی به نوع خاصی از سلول، چند اشتباه تصادفی انجام میشود، بنابراین برخی از انواع دیگر سلولها در ترکیب قرار میگیرند. این سلولها اگرچه بی ضرر هستند، اما در روند کلی اختلال ایجاد میکنند.
"میلمن" میگوید: هر چه سلولهای غیر هدفمند بیشتری به دست بیاید، سلولهای درمانی کمتری خواهیم داشت. شما برای درمان فرد مبتلا به دیابت به حدود یک میلیارد سلول بتا نیاز دارید. اما اگر یک چهارم سلولهایی که ساختهاید در واقع سلولهای کبدی یا سلولهای پانکراس باشند، به جای نیاز به یک میلیارد سلول به 1.25 میلیارد سلول نیاز خواهید داشت. این کار درمان بیماری را 25 درصد دشوارتر میکند.
بنابراین روش جدید محققان دانشگاه واشنگتن روی کاهش موارد اضافی ناخواسته متمرکز شده است. این گروه با هدف قرار دادن "سیتواسکلتون"(cytoskeleton) -ساختار اساسی که به سلولها شکل میدهد- قادر به تولید نه تنها درصد بالاتری از سلولهای بتا بود، بلکه آنها عملکرد بهتری نیز داشتند.
"میلمن" افزود: این یک رویکرد کاملاً متفاوت است که ما به آن میپردازیم. پیش از این، ما پروتئینها و فاکتورهای مختلفی را شناسایی میکردیم و آنها را روی سلولها میپاشیدیم تا ببینیم چه اتفاقی خواهد افتاد. اکنون که سیگنالها را بهتر درک کردهایم، توانستهایم این روند را کمتر تصادفی کنیم.
هنگامی که این سلولهای بتای تازه و بهبود یافته به موشهای دیابتی تزریق شدند، سطح قند خون آنها تثبیت شد و دیابت را تا 9 ماه از نظر عملکردی درمان کرد.
البته این مطالعه در این مرحله تنها یک آزمایش حیوانی است، بنابراین نتایج آن ممکن است به این زودیها روی انسان قابل ترجمه نباشد. اما محققان قصد دارند این کار را با آزمایش سلولهای موجود در حیوانات بزرگتر در دورههای طولانیتر ادامه دهند، با این امید که یک روز این درمان را برای آزمایشهای بالینی انسان آماده کنند.
این تحقیق در مجله Nature Biotechnology منتشر شده است.