مباحث اخلاقی و قانونی
پزشکان رشته مامایی و زنان با مباحث و معضلات اخلاقی متعددی مواجه می شوند و این وضع وقتی روی می دهد که تلقی پزشک از نفع بیمار با تلقی بیمار از نفع خود یا نفع کودکش متفاوت است. یکی از روشهای غلبه بر این اختلافات اثبات برتری تلقی یا قضاوت پزشک است. این راهکار بی اعتباری است زیرا منجر به پدرسالاری پزشک در مراقبت از بیماران می شود. پدرسالاری پزشک زمانی اتفاق می افتد که قضاوت های پزشکی ارزشها و عقاید زمانی اتفاق می افتد که قضاوت های پزشکی ارزشها و عقاید بیمار را در مورد سلامتی و مراقبت های بهداشتی خود بحساب نیاورد. برای احتراز از پدرسالاری پزشک ممکن است فردی گزینه برتری تلقی بیمار را انتخاب کند. مشکل این نوع رویکرد هم در این است که کار پزشک را تاحد یک تکنسین صرف کاهش می دهد و ممکن است وی را وادار به انجام اعمالی بکند که با قضاوت معقول پزشکی در تضاد باشد.
در این فصل روش های علم اخلاق را درحل مشکل اختلاف بین پزشک مامایی و زنان با بیمار درباره نفع بیمار به نحوی اعمال می کنیم که از این دو حد نهایی به دور باشد. در اینجا چارچوبی برای قضاوت بالینی و تصمیم گیری در ابعاد رابطه اخلاقی بین پزشکان مامایی و زنان و بیماران طرح می کنیم. برای رسید به این هدف، ابتدا علم اخلاق، اخلاق پزشکی و اصول اساسی اخلاق پزشکی،منافع و جایگاه استقلال را تعریف می کنیم.ثانیاً نشان خواهیم داد که چگونه این دو اصل در قضاوت های بالینی بیماریهای زنان و طبابت آنها تاثیر متقابل دارند. ثالثاً تاثیر متقابل این دو اصل را در قضاوت مامایی و طبابت آن نیز مشخص کرده و به عمل سزارین بعنوان مثال تأکید خواهیم داشت. رابعاً مباحث اخلاقی را در خدمات پزشکی با تأکید بر فضیلت پزشک بعنوان یک متخصص می آزماییم.رویکرد اخلاق بازدارنده را که به پروتکل تضاد اخلاقی ارج می نهد و راهکارهای اخلاقی مقبول را برای جلوگیری از این تضادها انتخاب می کند، مورد تاکید قرار می دهیم. اخلاق بازدارنده به ایجاد و حفظ یک رابطه قوی بین پزشک و بیمار کمک می کند.
علم اخلاق، اخلاق پزشکی و اصول اخلاقی
علم اخلاق عبارت از بررسی اصول اخلاق است و اصول انسانیت در این ورطه بخصوص علم فلسفه را بکار می گیرد. اخلاق پزشکی بررسی اصولی اخلاق در درمان بیمار است و به تعهدات پزشکان و نهایتاً به بیماران و همچنین تعهدات بیماران مربوط می شود. این امرمهم است که علم اخلاق با منابع زیاد اخلاقی در یک جامعه گسترده اشتباه نشود. این منابع شامل قانون، میراث سیاسی بعنوان انسان های آزاد، مذاهب جهانی (که بیشتر آنها اکنون در کشور ما موجودند)، علم اخلاق و آئین های فرهنگی، خانواده ها، رسوم و کاربردهای درمانی (شامل آموزش های پزشکی و کارآموزی آن) و تجربه شخصی بوده و به آنها هم محدود نمی شود.
رسوم و کاربردهای علم پزشکی مشتمل بر آموزش و کاربردی علمی و عملی آن، مبنای تعیین یک منبع مشخص اخلاقی برای پزشکان است. اینها مرجع مهمی برای علم اخلاق در پزشکی فراهم می آورند زیرا برپایه تعهد حفاظت از مریض و بسط منافع او پایه گذاری شده اند. این تعهد با بیانی خلاصه و عمومی به پزشکان می گوید که اخلاق در پزشکی چه باید باشد. فراهم کردن جنبه مستحکم و قابل کاربرد بالینی این تعهد وظیفه اصلی اخلاق پزشکی است.
برای استحکام بخشیدن به تعهد کلی حفاظت و ترفیع منافع بیمار، اخلاق پزشکی به این سوال تمرکز می یابد که «پزشک چه رفتاری باید با مریض داشته باشد؟» در بین
ابزارهای اخلاقی نسبی برای پاسخگویی به این سوال، اصول اخلاقی قرار دارند زیرا به پزشک کمک می کنند تعهد اخلاقی عمومی خود را در راه حفظ بیمار و ارتقاء منافع او بکار گیرد. این امر بنیان اخلاقی مرسوم در روابط پزشک و بیمار بوده است.
اصل نفع بیمار
اصل نفع بیمار از فرد می خواهد طوری عمل کند که بطور موثق انتظار میزان بیشتری از حالات خوب در مقابل حالات بد در زندگی دیگران فراهم آید. کاربری این اصل در خدمات بالینی نیاز به صورت وضعیت قابل اعتمادی از خوبیهای فوائد و مضرات مربوط به مراقبت پزشکی از بیمار دارد و اینکه چگونه این فوائد و مضرات در حالیکه همگی در یک وضع خاص قابل حصول نیستند، در تعادل معقول نسبت به هم باشند. در پزشکی اصل نفع بیمار، از پزشک می خواهد طوری عمل کند که بطورموثق انتظار فراهم کردن میزان بالاتری از فوائد درمانی نسبت به مضرات آن برای بیمار داشته باشد.
قضاوت بالینی بر مبنای نفع بیمار ریشه قدیمی دارد و اولین تجلی آن در قسم نامه بقراط و متون همراه آن دیده می شود. این نقطه نظر ادعای مهمی دارد و آن تفسیر موثق منابع بیمار از دیدگاه علم پزشکی است. این دورنما از روی مجموعه تحقیقات علمی، تجارب بالینی، و عکس العمل های معقول به موارد مشکوک فراهم می شود. بر این اساس دورنمای بالینی یک بیمار، نظر یک پزشک خاص نیست و لذا نباید صرفاً بر گمان بالینی یا بینش یک پزشک بصورت فردی پایه گذاری شود.
بر مبنای این دورنمای بالینی دقیق، قضاوت پزشکی بر مبنای نفع بیمار، فوائدی را که می توان در کار بالینی برای بیمار بر پایه صلاحیت دارو بدست آورد، تعیین می کند. فوائدی که دارو اجازه ایجاد آنها را برای بیماران دارد عبارت است از جلوگیری از بیماری واداره ی آن، جلوگیری از جراحت، نقص، درد و رنج غیر لازم، جلوگیری از مرگ زودرس. درد و رنج وقتی غیر لازم هستند که سبب رسیدن به دیگر مزایای مراقبتهای پزشکی نشوند.
به این نکته باید توجه شود که در قضاوت بالینی بر مبنای نفع بیمار خطر پدرسالاری پزشکی ذاتی وجود دارد.
عکس العمل اخلاق پزشکی به منظور پیشگیری از این پدرسالاری پزشکی ذاتی، این است که پزشک باید دلایل تشخیصی، درمانی و چشم انداز بیماری را که به قضاوت بالینی خودش در مورد نفع بیمار می انجامد به وی شرح دهد تا بیمار به آن قضاوت دسترسی پیداکرده و آن را از آن خود بداند. این قاعده عمومی را بصورت زیر می توان در کار بالینی بکار برد. پزشک باید عوامل اصلی این فرآیند استدلال شامل عوامل عدم اطمینان را به بیمار شرح داده و آشکار کند(توجه فرمائید لازمه این امر آموزش کامل پزشکی بیمار نیست). پزشک سپس باید توضیح دهد که چرا و چگونه نظر سایر پزشکان ممکن است با قضاوت او متفاوت باشد. پزشک اینک باید پاسخ مدلل خوبی به این سخن انتقادآمیز ارائه دهد: حاصل این فرآیند این است که قضاوت های بالینی بر مبنای نفع بیمار دقتی به خود می گیرند که گاهی فاقد آن هستند و فرایند تشکیل آنها شامل بیان آنها به بیمار می شود. واضح است که قضاوت بالینی بر مبنای نفع بیمار بارها به شناسایی راهکارهای بالینی مداوم می انجامد که از نفع بیمار حفاظت و به آن وسعت می دهد مانند انتخاب روش خاص جلوگیری از بارداری. آگاهی از این جنبه از قضاوت بالینی نفع بیمار، پادزهر اخلاق بازدارنده در برابر رسومی است که محاوره آزاد پزشک را با بیماری که تحت خدمات طبقه بندی است محدود می کند. تمام گزینه های قضاوت بالینی نفع بیمار باید شناسایی و بدون در نظر گرفتن نحوه پرداخت پول به پزشک به بیماران توضیح داده شوند.
همان فرآیند توضیح قضاوت بالینی نفع بیمار توان او را در فهمیدن و به کاربستن موثر در جنبه های فنی مراقبت پزشکی افزایش می دهد. این امر در کار مامایی و زنان اهمیت دارد. مثال آن اووفورکتومی پیشگیرانه در زمان هیسترکتومی یا ماهیت و حدود سونوگرافی پیشگیرانه در زمان هیسترکتومی یا ماهیت و حدود سونوگرافی مامایی است. داده های اخیر نیاز به افزایش چنین توانی را پیشنهاد می کنند. ارزیابی لوئیس هاریس که برای کمیسیون اخیراخلاق پزشکی ریاست جمهوری تهیه شده یافته مهمی را عرضه می دارد:« اکثریت زیادی از پزشکان گزارش می دهند اکثر جنبه های شرایط بیماری و معالجه را با بیماران خود در میان می گذارند. این امر با اکثریت زیادی از جمعیت بیماران که گزارش می دهند پزشک آنها بطور غیر معمول این مسائل را با آنها بحث می کند به اثبات رسیده است».
بر اساس این گزارش اختلاف بزرگ قابل اطمینانی بین
15 تا25 درصد بین نسبت پزشکانی که جنبه هایی از مراقبت پزشکی خود را با بیمار در میان می گذارند و در مقایسه با بیمارانی که گزارش می کنند پزشک آنها مسائل تشخیص و پیش بینی دوره ناخوشی، نحوه و منظور از معالجه با موارد موافق و مخالف معالجه و آثار جنبی را با آنها در میان می گذارند وجود دارد. فرایند فاش کردن جنبه های مختلف که در فوق اشاره شد اگر بعنوان استاندارد درمان پذیرفته شود می تواند بخوبی شکاف های عمده را در معالجه زنان و بیمار و باردار، بخصوص در مجموعه خدمات طبقه بندی شده پرکند.
به اعتقاد ما یک مزیت برای پزشک در استفاده از روش مذاکره با بیمار، افزایش احتمال پذیرش از جانب بیمار است. این امر در حیطه پزشکی زنان که در آن بیمار باید مرتب خود را برای تغییرات بالینی نشان دهد (برای مثال زنی که در خطر بارداری است) یک امر اساسی است و نقش فعالی در درمان بازدارنده (برای مثال خودآزمایشی پستان ها) و همچنین در کار مامایی (بطور مثال خودآزمایشی افزایش وزن غیر عادی) دارد. مزیت دیگر دادن فرصت آگاهانه بهتر به بیمار برای تصمیم گیری جهت ادامه نحوه دیگری از درمان است. روشی که در فوق بیان شد چنین تصمیمی را برای پزشک بیمار که قبلاً در محدودیت قضاوت بالینی با وی سهیم بوده، کم خطر تر خواهد کرد. مزیت آخر کاهش درصد پزشکانی (20 درصد) است که طبق گزارش بیمارانی را که با نظر آنها موافق نیستند روانه می کنند و همینطور کاهش درصد زیادی از بیماران (36درصد) است که گزارش کرده اند پزشک خود را که با آنان موافق نبوده تعویض کرده اند.

اصل احترام به استقلال بیمار
علاوه بر اصل نفع بیمار، تاکید روز افزون عمده ای در مقالات اخلاق پزشکی بر اصل احترام به استقلال بیمار شده است. این اصل ضروری می گوید که فرد انتخابهای ارزشمند دیگران را بداند و انجام دهد، بدون توجه به این فکر که این اعمال چه عواقبی ممکن است بدنبال داشته باشند.
بیمار زن یا باردار نقطه نظرات خود را در مورد آنچه بصلاحش است به طور روزافزونی با خود به مرکز خدمات پزشکی می برد. اصل احترام به استقلال بیمار این حقیقت را به شکل قضاوت بالینی بر پایه استقلال بیمار در می آورد، و یک اصل زاییده قرن بیستم است که ریشه های آن به قوانین قصورات پزشکی از زمان دهه دوم این قرن، وبه اخلاق از سه دهه قبل به این طرف، می رسند. از آنجا که نقطه نظرات هر بیمار در مورد منافعش تابع ارزشها و باورهای اوست،امکانپذیر نیست که بتوان از پیش منافع و ضررهای قضاوت بالینی بر پایه استقلال بیمار را مشخص کرد. در حقیقت، اصلا چنین کاری بیجاست، چرا که تعیین منافع و مضرات بیمار و موازنه کردن آنها حق ویژه خود بیمار است. تعجب آور نیست که قضاوت بالینی بر پایه استقلال بیمار قویاً ماهیت ضد پدرسالاری پزشکی دارد.
برای درک مطالبات اخلاقی این اصل، به یک مفهوم عملی از استقلال بیمار نیاز است داریم که متناسب با طبابت بالینی باشد. برای نائل شدن به آن، ما سه رفتار متوالی مرتبط با استقلال را از طرف بیمار شناسایی می کنیم: 1) جذب و جمع آوری اطلاعات در مورد بیماری خود و روشهای تشخیصی و درمانی دیگر در مورد آن، 2) درک این اطلاعات (یعنی ارزیابی و درجه بندی کردن آن روشها)، و 3) اظهار کردن انتخاب یک روش خاص بر اساس ارزشها. در هریک از سه رفتار، پزشک باید نقشی ایفا کند. این نقشها بترتیب عبارتند از:
1) شناسایی ظرفیت هر بیمار در مواجهه با اطلاعات پزشکی (و کمتر از واقع تخمین نزدن این ظرفیت)، ارائه کردن اطلاعات پزشکی (آشکار کردن و توضیح تمام روشهای گوناگونی که در قضاوت بالینی بر پایه نفع بیمار مورد حمایت قرار می گیرند)، ولی در صورت نیاز کمک کردن به بیمار، در ارزیابی و درجه بندی بیمار از روشهای تشخیصی و درمانی برای بیماری اش
3) استنباط و انجام دادن ترجیحاً بر پایه ارزشهای بیمار.
تعهدات قانونی پزشک در خصوص رضایت آگاهانه بیمار در یک سری موارد در طی قرن بیستم برقرار شدند.اشلوندورف در محکمه ای بر علیه انجمن بیمارستان نیویورک، مفهوم رضایت ساده بیمار را برپا کرد یعنی اینکه بیمار به مداخله درمانی «بله» یا «خیر» بگوید. «هر انسان بالغ و با عقل سالمی حق دارد که تعیین کند که با بدن وی چه باید کرد، و جراحی که بدون رضایت بیمارش عمل جراحی را انجام دهد مرتکب تهاجمی شده است که مسئول صدمات آن است». نیاز قانونی به رضایت بیمار رفته رفته تکامل یافت و آشکارسازی اطلاعات کافی برای قادر ساختن بیماران به گرفتن تصمیمات آگاهانه در مورد «بله» یا «خیر» گرفتن به مداخله درمانی را نیز شامل شد. دو استاندارد قانونی برای
چنین اطلاع رسانی وجود دارند. استاندارد جامعه متخصصین اطلاع رسانی کافی را وابسته به قرنیه آنچه که پزشک با تجربه و بخوبی آموزش دیده، به بیماران می گوید، تعریف می کند. استاندارد شخص معقول فراتر از این می رود و پزشک را مستلزم می گرداند که اطلاعات تخصصی به بیمار بدهد، یعنی آنچه که نمی توان انتظار داشت که یک فرد عامی بداند این استاندارد دوم بعنوان استاندارد اخلاقی رواج یافته است و لذا ما اصرار داریم که متخصصین زنان و زایمان آن را بپذیرند. براساس این استاندارد پزشک باید تشخیص بیمار یا جنین وی (منجمله تشخیصهای افتراقی وقتی که تشخیص دقیق معلوم نباشد)، روشهای مختلف معقول از لحاظ پزشکی برای تشخیص و درمان بیماری وی ، و منافع و مضرات کوتاه مدت و طویل المدت هر روش را برای بیمار بازگو می کند.
یک جنبه مهم رضایت آگاهانه در طبابت، آنچه را که بعنوان « دستورات از پیش داده شده» شناخته می شود،در بر می گیرد. تحت تاثیر محکمه معروف کارن کوین لان در نیوجرسی در سال 1976، همه هیئت های مقننه ایالتی، جز دو ایالت، قانون «وصیت نامه زنده» را وضع کرده اند، و در همین ایالات، هیئت مقننه یا مرجع ذیصلاح قانونی برای قدرت پاپدار وکیل در خدمات پزشکی وجود دارد.
ایده اساسی یک دستور از پیش داده شده آن است که هر بیمار هنگامیکه دارای استقلال باشد، می تواند تصمیماتی را در خصوص درمان خود، پیش از فرا رسیدن زمانی که دیگر قادر به تصمیم گیری در خصوص خدمات پزشکی نباشد، اتخاذ کند. ابعاد اخلاقی استقلال که ذکرشان در اینجا مناسب است بدین قرارند:
1-هر بیمار اکنون می توانداستقلالش را به شکل امتناع از مداخلات طولانی کننده زندگی اعمال کند.
2- امتناع بر پایه استقلال که در گذشته اظهار شده و توسط بیمار تغییر داده نشده باشد، برای هر زمانی در آینده که در آن بیمار استقلال تصمیم گیری اش را از دست بدهد، به قوت خود باقی خواهد بود.
3- بدین سبب باید امتناع بر پایه تصمیم از قبل گرفته شده بیمار، در زمانی که بیمار ناتوان از مشارکت در فرایند رضایت آگاهانه شود، بعنوان وظیفه پزشک تعیین شود.
4- به طور خاص، امتناع از مداخله پزشکی طولانی کننده زندگی باید بصورت خودداری یا قطع چنین مداخلاتی تفسیر شود.
وصیت نامه زنده ابزاری است که به بیمار اجازه می دهد که تصمیم مستقیمی برای جلوگیری از مداخلات پزشکی طولانی کننده زندگی در آینده اتخاذ کند. وصیت نامه زنده هنگامی موثر است که بیمار «واجد صلاحیت» و معمولاً در مراحل انتهایی یا غیر قابل بازگشت بیماری باشد و همچنین قادر به مشارکت در فرایند رضایت آگاهانه نباشد. واضح است که بیماران در مراحل انتهایی یا غیر قابل بازگشت بیماری که قادر به مشارکت در فرایند رضایت آگاهانه باشند، استقلال خود را برای تصمیم گیری حفظ می کنند. بعضی ایالات جمله بندی وصیت نامه زنده را توصیه می کنند، حال آنکه بعضی دیگر چنین نمی کنند. پزشک باید با مطالبات قانونی در حوزه قضایی خود آشناباشد. وصیت نامه زنده، برای مفید و موثر بودن باید تا حد امکان صریح باشد. اساس قانونی وصیت نامه زنده حق قانونی تصمیم خود فرد است که به هر فرد بالغ ذی صلاحیتی حق می دهد که تصمیم بگیرد که چه کاری با بدنش انجام شود. تعدادی از دادگاههای ایالتی صریحاً ذکر کرده اند که این حق امتناع از دریافت آب و غذا را نیز شامل می شود. حکم اخیردادگاه عالی ایالات متحده در محکمه معروف کروزان در مورد اینکه آیا چنین حقی در قانون اساسی ایالات متحده پایه گذاری شده است یا خیر، مبهم است. در نتیجه، بیمارستانها و سایر مراکز خدمات بهداشتی شروع به تجدید نظر در مورد امتناع از داده آب و غذا بر پایه یک وصیت نامه زنده کرده اند. خواننده باید با سیاستهای حقوقی که بر چنین بیمارانی مترتبند، آشنا شود.
مفهوم قدرت پایدار وکیل آن است که هر فرد بالغ دارای استقلال، در صورتیکه بعداً ممکن باشد ناتوان از مشارکت در فرایند رضایت آگاهانه شود، می تواند اختیار تصمیم گیری را به شخص دیگری واگذار کند. مزیت قدرت پایدار وکیل برای خدمات پزشکی آن است که فقط هنگامی که بیمار استقلال خود را از دست بدهد به کار گرفته می شود. همچنین بر خلاف وصیت نامه زنده، نیازی نیست که بیمار در مراحل انتهایی یا غیر قابل برگشت بیماری باشد. با وجود این، بر خلاف وصیت نامه زنده قدرت پایدار وکیل ضرورتاً دستورات صریح فراهم نمی کند و تنها واگذاری صریح اختیار تصمیم گیری به یک فرد یا «نماینده» شناسایی شده است. بدیهی است هر بیماری که قدرت پایدار وکالت برای خدمات بهداشتی را به فرد دیگری واگذار می کند علاقمند است ارزشها، باورها و ترجیحاً خود را با آن شخص مورد بحث و گفتگو قرار دهد. پزشک می تواند
نقش تسهیل کننده ای در این فرایند داشته باشد.در حقیقت، به منظور حفظ استقلال بیمار، پزشک باید نقش فعالی در ترغیب این روند ارتباط داشته باشد تا شکی باقی نماند که شخص دارنده قدرت پایدار وکالت صادقانه و وفادارانه بیان کننده خواسته های بیمار است.
مزایای بالینی اصلی این دو شکل دستورات را پیش داده شده آن است که بیماران را تشویق می کنند تا از پیش بدقت درمورد امتناع از مداخله پزشک فکر کنند و لذا این دستورات به پیشگیری از بروز برخوردها و بحران های اخلاقی در معالجه بیماران بدون استقلال و بیماران در مراحل انتهایی یا غیر قابل برگشت بیماری کمک می کنند. متاسفانه استفاده از دستورات از پیش داده شده آنچنانکه باید شایع نشده است. ما خواننده را ترغیب می کنیم تا دستورات از پیش داده شده را بصورت راهکارهای عملی قدرتمندی در جهت اخلاق پیشگیرانه در نظر بگیرد و بیماران را تشویق کند که این دستورات را با دقت مد نظر قرار دهند. خصوصاً بیماران با بیماریها و سرطانهای زنان که می توانند تهدید کننده حیات باشند یا بشوند.
اثر متقابل نفع بیمار و احترام به استقلال بیمار در قضاوت و طبابت زنان
معمولاً در طبابت زنان، قضاوتهای بالینی بر پایه نفع بیمار و بر پایه استقلال بیمار در توازن می باشند (شکل 1). یک بیمار زن ممکن است با یک توده ضمائم رحمی 10 سانتی متری تظاهر کند.متخصص زنان باید این یافته تشخیصی و استعداد نهانی برای بدخیمی و پیچش توده را همراه با غیر محتمل بودن بهبود خودبخودی توضیح دهد. در قضاوت بالینی بر پایه نفع بیمار، درمان جراحی بوضوح موازنه منافع پزشکی بیشتری نسبت به مضراتش دارد، در حالیکه درمان غیر جراحی بوضوح موازنه بیشتری از مضرات پزشکی را نسبت به منافعش برای بیمار ارائه می کند. قضاوت بالینی بر پایه نفع بیمار مستلزم توضیح این مطالب به بیماراست و از توصیه قطعی برای درمان جراحی حمایت می کند. احترام به استقلال بیمار نیز مستلزم توضیح این مطالب به بیمار است و از توصیه قطعی برای درمان جراحی حمایت می کند. احترام به استقلال بیمار نیز مستلزم توضیح این مطالب است، ولی از این فراتر می رود و پزشک را ملتزم می کند که ترجیح های بر پایه ارزشهای بیمار برای درمان بیماری اخیر تشخیص داده شده را استنباط کند. که تقریباً همیشه با قضاوت بالینی بر پایه نفع بیمار منطبق است. همکاری بین نفع بیمار و احترام به استقلال وی هنگامی اتفاق می افتد که طرح درمانی پزشک همراه با رضایت آگاهانه بیمار انجام شود.
گاهی قضاوت های بالینی بر اساس سود بیمار و براساس استقلال وی با هم ناسازگارند. در موارد نارسازگاری هیچیک از دو مورد نباید به عنوان حکم قطعی تلقی شود. این به آن معنی است که نفع بیمار همیشه برتر از احترام به استقلال بیمار نیست، همچنانکه عکس آن نیز صدق نمی کند. در عوض باید هر دو اصل از لحاظ نظری هم وزن در نظر گرفته شوند. بدین ترتیب، باید تفاوت های بین آنها را در قضاوت و طبابت بالینی مورد بحث و مذاکره قرار داد. مطالبات در رقابت هردو اصل باید مورد موازنه و مذاکره قرار گیرند تا تعیین شود که چه راهکارهای درمانی علایق بیمار را حفظ می کنند و ترفیع می بخشند. به زبان تخصصی علم اخلاق، ما با این اصول ماهیتاً بعنوان بدیهی یا بالقوه برتر برخورد می کنیم.
فرآیند مذاکره ناسازگاری های بین دو اصل، تابعی از عوامل متعدد درگیر در قضاوت بالینی زنان است؛ موضوع مورد ناسازگاری احتمال نفع خالص پزشکی، در دسترس بودن راههای معقول دیگر، و توانایی بیمار برای مشارکت در فرایند رضایت آگاهانه (شکل2).
هنگامی که موضوع مورد ناسازگاری اساساً جنبه فنی داشته باشد،مانند انتخاب یک رژیم آنتی بیوتیکی موثر یا روش جراحی در حین عمل، قضاوت بالینی به نحو توجیه پذیری بر پایه نفع بیمار است. این بدان علت است که مسائل
|
|
عواملی که به نفع تعهدات بر پایه نفع بیمار نسبت به تعهدات بر پایه استقلال هستند
|
عواملی که به نفع تعهدات بر پایه استقلال بیمار نسبت به تعهدات بر پایه نفع بیمار هستند.
|
|
موضوع مورد ناسازگاری
|
مسایل فنی(مثل انتخاب رژیم آنتی بیوتیکی مؤثر، تکنیک جراحی در حین عمل)
|
ارزشها و باورهای اساسی بیمار(مثل عقیمی سازی و سقط انتخابی)
|
|
احتمال نفع پزشکی خالص از روش تشخیصی یا درمان برای بیمار
|
زیاد(شیمی درمانی برای بیماری تروفوبلاستیک حاملگی، اصلاح جراحی پرولاپس رحم)
|
کم(درمان آزمایشی برای بدخیمی پیشرفته ی تخمدان، اووفورکتومی پروفیلاکتیک در زمان هیسترکتومی در سن45-40 سالگی)
|
|
در دسترس بودن راههای درمانی معقول دیگر
|
خیر(برداشتن حاملگی نابجای پاره شده، غربالگری برای کانسر سرویکس بوسیله پاپ اسمیر)
|
کم(درمان آزمایشی برای بدخیمی پیشرفته ی تخمدان، اووفورکتومی پروفیلاکتیک در زمان هیسترکتومی در سن45-40 سالگی)
|
|
توانایی برای بیمار برای مشارکت در فرایند رضایت آگاهانه
|
کم(عقب ماندگی ذهنی شدید، موارد اورژانس تهدید کننده حیات بدون وقت کافی برای رضایت بیمار)
|
کم نباشد( مثلاً بیمار به زبان دیگری حرف می زند، موجود بودن دستورات از پیش داده شده)
|
شکل2: عواملی که بر ارزش نسبی تعهدات بر پایه ی نفع بیمار و برپایه ی استقلال وی، برای بیمار زنان مؤثرند
فنی عموماً با محاسبه منافع و مضرات پزشکی در جمیع بیماران با یک تشخیص و طرح درمانی خاص سرو کار دارند. چنین تصمیماتی به نحوتوجیه پذیری در حدود صلاحیت متخصص زنان می باشند. ارزشهای و باورهای فردی یک بیمار خاص را نمی توان به سادگی در این روند به حساب آورد. بر عکس، هنگامی که ارزشهای و باورهای اساسی بیمار در معرض خطرند،مانند عقیم سازی یا سقط انتخابی، قضاوت بالینی به نحو قابل توجهی بر پایه استقلال بیمار است. این به علت آن است که مداخلات تشخیصی یا درمانی خاصی می توانند مستقیماً بر ارزشها و باورهای اساسی یک بیمار خاص تاثیر بگذارند و با آنها مغایرت کنند، و این موضوعی است که تنها خود بیمار می تواند در مورد آن تصمیم بگیرد.چنین تصمیماتی بنحو توجیه پذیری در حدود صلاحیت بیمار می باشند.
هنگامی که احتمال نفع خالص پزشکی از مداخله ی تشخیصی یا درمانی برای بیمار زیاد باشد، مثل شیمی درمانی برای بعضی اشکال بیماری تروفوبلاستیک حاملگی یا اصلاح جراحی پرولاپس رحم، قضاوت بالینی بر پایه نفع بیمار حکمفرماست. این به آن علت است که در چنین شرایطی، نفع خالص واضح است. لذا به متخصص زنان حق داده می شود که مداخلاتی را که احتمال زیادی برای نفع خالص پزشکی دارند، توصیه کند. برعکس هنگامی که این احتمال کم باشد (مثل درمان آزمایشی برای بدخیمی پیشرفته تخمدان یا اووفورکتومی پروفیلاکتیک در سن 45-40 سالگی، قضاوت بالینی به نحو قابل توجیهی بر اساس استقلال بیمار است. این به آن علت است که هنگامی که نفع واضحی وجود ندارد و خطرات بارز مداخله نیز موجودند، بیمار بیش از هر کس دیگر در مقامی است که تعیین کند که چه درمانی برایش بهتر است. لذا به متخصص زنان حق داده می شود که این راههای درمانی را پیشنهاد کند، ولی یکی را بعنوان بهترین بی چون و را توصیه نکند.
هنگامی که راه معقول دیگری برای درمان وضعیت بیمار وجود نداشته باشد (مانند برداشتن یک حاملگی نابجای پاره شده یا غربالگری برای کانسر سرویکس بوسیله پاپ اسمیر)، قضاوت بالینی به نحو مناسب بر اساس سود بیمار است چرا که راه دیگری وجود ندارد که به هر میزانی علایق بیمار را حفظ کند یا ترفیع بخشد. لذا به متخصص زنان حق داده می شود که قویاً مداخله مورد بحث را توصیه کند. برعکس،
هنگامی که راههای معقول دیگری وجود ندارند،مانند جراحی در مقابل اشعه درمانی برای کانسر سرویکس مرحله IA، یا یک روش جلوگیری از بارداری در مقابل بستن لوله ها، قضات بالینی بنحو مناسبی بر اساس استقلال بیمار است. این به آن علت است که روشهای معقول مختلف همگی علایق بیمار را تا درجه خاصی حفظ می کنند و هیچ روشی نمی تواند بقیه روشها را به عنوان نامعقول کنار بزند. به متخصص زنان حق داده می شود که فقط راههای مختلف معقول را معرفی کند.
هنگامی که امکان انجام فرایند رضایت آگاهانه کم باشد، مثلاً برای یک بیمار با عقب ماندگی ذهنی شدید یا در یک مورد اورژانس تهدید کننده حیات بدون وقت کافی برای رضایت ،قضاوت بالینی به نحو قابل توجهی بر اساس نفع بیمار است. این به آن علت است که در چنین مواردی،بدلیل اختلال شناختی غیر قابل برگشت واضح یا فقدان فوری وقت، ممکن نیست که ارزشها و باورهای مناسب بیمار را تعیین کرد. لذا به متخصص زنان حق داده می شود که تصمیم گیری بالینی را عمدتاً بر اساس نفع بیمار پایه ریزی کند. برعکس، هنگامی که توانایی بیمار برای مشارکت در فرآیند رضایت آگاهانه کم نباشد، مانند بیماری که به زبان دیگری حرف می زند یا موجود بودن یک دستور از پیش داده شده معتبر از لحاظ قانونی، قضاوت بالینی بنحو توجیه پذیری براساس استقلال بیمار است. این به علت آن است که توانایی بیمار برای مشارکت در فرآیند رضایت آگاهانه، در غیاب علل وادار کننده ای در جهت مخالف، مسلم فرض می شود.
به عنوان یک قانون، نتیجه فرآیند رضایت آگاهانه باید انجام شود. هنگامی که بیمار از قبول هریک از روشهای حمایت شده بواسطه قضاوت بالینی بر اساس نفع بیمار امتناع می ورزد، پزشک اخلاقاً و قانوناً ملتزم است آنچه را که «امتناع آگاهانه» نامیده می شود،بکار گیرد. این التزام اخلاقی و قانونی از محکمه ی ترومن بر علیه توماس برخاسته است. دکتر توماس چندین بچه خانه ترومن را بدنیا آورده بود در زایمان آخرین بچه وی، انجام یک آزمایش پاپ اسمیر را به وی توصیه کرده بود. بیمار از انجام این آزمایش تازمانی که بتواند پول آن بپردازد امتناع ورزیده بود و پیشنهاد دکتر توماس مبنی بر انجام این آزمایش بدون دریافت هزینه را نیز قبول نکرده بود. پس از مدتی خانم ترومن باکانسر پیشرفته سرویکس نزد دکتر توماس آمد که مدتی بعد در اثر آن در گذشت. در محکمه جرایم پزشکی که توسط بازماندگان وی اقامه شده بود، دکتر توماس اظهار کرد که گر چه در درمان خانم ترومن، خطرات داشتن تغییرات در سرویکس دال بر کانسر سرویکس در مرحله قبل از علامتدار شدن را در نظر داشته است،آنها به خانم ترومن نگفته است و یا به او نگفته است که نگران است او در اثر چنین بیماری فوت کند. دادگاه عالی کالیفرنیا حکم داد که از آنجا که این خطرات در ذهن دکتر توماس بارز بوده اند. (آنهاانگیزه ی پیشنهاد وی برای انجام پاپ اسمیر بوده اند)، او نیز باید خانم ترومن را در مورد این خطرات آگاه می کرد بنحوی که امتناع وی آگاهانه باشد.این پرونده کار طبابت را تغییر داد و مفهوم امتناع آگاهانه را به قوانین و اخلاق پزشکی معرفی کرد.
التزام قانونی و اخلاقی پزشک در مورد امتناع آگاهانه بسیار واضح است و انجام آن دشوار نیست. بیمار را باید با جملات صریح، ولی نه تند و خصمانه، از خطرات پزشکی که او با امتناع خود از یک مداخله تشخیصی یا درمانی حمایت شده بوسیله قضاوت بالینی بر اساس سود بیمار، در معرض آنها قرار می گیرد آگاه کرد. خطراتی که باید توضیح داده شوند آنهایی هستند که در قضاوت بالینی بارزند: اگر برای پزشک مهم باشند، یعنی انگیزه پیشنهاد یا توصیه آزمایش تشخیصی یا درمان باشند، بارزند و باید توضیح داده شوند. این تمام آن چیزی است که قانون ایجاب می کند. طبابت اخلاقی خوب قویاً پیشنهاد می کند که این توضیحات باید با توصیه به بیمار مبنی بر تجدید نظر در امتناع خود دنبال شوند. در طبابت اخلاقی خوب، پزشک باید در نهایت با امتناع قاطع و راسخ بیمار بصورت پیشنهاد یک دوره آموزشی احترام به امتناع بیمار برخورد کند و از او بخواهد که برای ویزیت به مطب مراجعه کند و هنگامی که تجربه بیشتری با وضعیتش داشت در امتناع خود تجدید نظر کند. این روش اخلاقی پیشگیرانه از نیاز به رها کردن بیمار احتراز می ورزد، راههای ارتباط را باز نگه می دارد،و پیغام قوی از توجه و نگرانی پزشک در مورد ناآگاهی بیمار نسبت به بیماریش که موجب امتناع شده را به وی می رساند.
درخواست های بیماران برای درمان نامناسب روی دیگر این سکه می باشند. ما راهکارهای اخلاقی پیشگیرانه زیر را در پاسخ به این درخواست ها پیشنهاد می کنیم:
1- آیا به نحو اطمینان بخشی انتظار می رود که مداخله، تاثیر معمول آناتومیک یا فیزیولوژیک مد نظر خود را داشته باشد؟ اگر در قضاوت بالینی مطمئن بر اساس نفع بیمار چنین +1174
انتظاری نمی رود،پزشکی نباید آن را ارائه کند. التزامی برای پیشنهاد یا انجام مداخلات پزشکی که در مورد خاص بیماری بی اثرند،همچون گذاشتن لوله تغذیه برای بیماری که در کاشکسی کانسر است، وجود ندارد.
2- آیا بنحو اطمینان بخشی انتظار آن می رود که مداخله، کمترین نفع پزشکی را به همراه داشته باشد، که بصورت حفظ حداقل سطح توانایی برای عمل متقابل با محیط تعریف شده و بیمار بدین ترتیب بعنوان یک انسان رشد و نمو کند؟ آیا بیمار در وضعیت نباتی دایم است؟ اگر در قضاوت بالینی بر اساس نفع بیمار چنین انتظاری نمی رود، پزشک باید مداخله را معرفی کند و سپس بر علیه آن توصیه کند. ما این روش را برای احترام به بیمار یا جانشینان تصمیم گیرنده وی که طرفدار زندگی هستند، یعنی به حفظ زندگی به هر قیمتی ارزش قایلند، پیشنهاد می کنیم. پزشک باید توضیح دهد که این در اخلاق پزشکی یک ارزش نیست و هرگز هم نبوده است. بعلاوه، مداخله مورد بحث، چه شروع شده و چه ادامه یافته باشد، تنها یک امید کاذب بهبودی را تقویت می کند.
3- اگر بیمار یا جانشین وی درخواسته خود پافشاری کنند، پزشک باید با همکارانش و سپس با کمیته اخلاق مشاوره کند، که سیاست روشنی در پاسخ به خواسته های بیماران یا جانشینان آنها برای مداخلات بی نتیجه ارائه شود.
اثر متقابل نفع بیمار و احترام به استقلال وی در قضاوت و طبابت بالینی مامایی
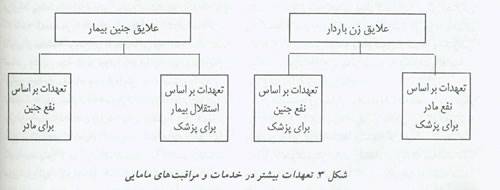
اصول اخلاقی نفع بیمار و احترام به استقلال وی در قضاوت و طبابت بالینی مامایی نقش پیچیده تری دارند (شکل 3). تعهدات بوضوح بر اساس نفع بیمار و استقلال وی درمورد بیمار حامله وجود ندارند: نقطه نظرات پزشک در مورد علایق زن باردار اساس تعهدات بر پایه نفع مریض را برای پزشک نسبت به بیمار فراهم می کنند، در حالیکه نقطه نظرات خود بیمار در مورد آن علایق اساس تعهدات بر پایه استقلال بیمار را برای پزشک نسبت به او فراهم می کنند.بعلت اینکه سیستم عصبی مرکز جنین باندازه کافی رشد نکرده است، نمی توان به طرز معنی داری گفت که جنین دارای ارزشها و باورها باشد. لذا، بی اساس خواهد بود اگر بگوییم یک جنین نقطه نظراتی در مورد علایقش دارد. بدین سبب تعهدات بر اساس استقلال نسبت به هیچ جنینی نمی توانند وجود داشته باشند. بدین ترتیب عبارت حقوق جنین معنایی ندارد و لذا، علیرغم شهرت آن بین عموم و مباحثات سیاسی در ایالات متحده و سایر کشورها، کاربردی برای جنین در قضاوت و طبابت بالینی مامایی ندارد. واضح است که پزشک نقطه نظراتی در مورد مسائل مربوط به سلامت جنین دارد، و می تواند تعهدات بر اساس نفع بیمار نسبت به جنین داشته باشد، البته تنها در صورتی که جنین بعنوان یک بیمار در نظر گرفته شود. مبحث جنین بعنوان یک بیمار، بعلت اهمیت آن در قضاوت و طبابت بالینی مامایی باید بطور مفصل مورد نظر قرارگیرد.
دو معنی و مفهوم جنین بعنوان یک بیمار
مفهوم جنین بعنوان یک بیمار برای قضاوت و طبابت بالینی مامایی ضروری است. پیشرفته ها در راهکارهای تشخیص و درمان جنین جهت بهینه سازی نتایج جنینی
وسیعاً پذیرفته شده اند، که این ظهور مفهوم فوق را تشویق می کند. این مفهوم اهمیت بالینی قابل توجهی دارد. زیرا هنگامی که جنین بعنوان یک بیمار در نظر گرفته شود، مشاوره دستور دهنده،یعنی توصیه کردن یک شکل درمان برای نفع جنین بجاو مناسب است، وزمانیکه جنین بعنوان یک بیمار در نظر گرفته نشود،مشاوره غیر دستور دهنده،برای کاربری در طبابت بالینی مامایی بعلت عدم اطمینان در مورد اینکه چه موقع می توان جنین را بعنوان بیمار در نظر گرفت مشکل می باشند. یک راه حل برای این عدم اطمینان مطرح کردن این بحث است که ایا جنین را می توان بعنوان یک شخص یا به لحاظ شکلی از وضعیت روحی مستقل،به عنوان یک بیمار در نظر گرفت یا خیر. ما در اینجا نشان می دهیم که این راه در حل این عدم اطمینان در شکست می انجامد،ولذا ما از یک راه دیگری حمایت می کنیم که این عدم اطمینان را حل می کند.
وضعیت اخلاقی مستقل جنین
یک راه برجسته برای تعیین اینکه آیا باید جنین را بعنوان یک بیمار پذیرفت یا خیر،با کوششهایی برای نشان دادن اینکه آیا جنین وضعیت روحی مستقل دارد یا خیر،همراه است. این اولین احساس مفهوم جنین بعنوان یک بیمار است وضعیت روحی مستقل برای جنین به این معناست که یک یا چند مشخصه ای که جنین از خود و در خود ولذا مستقل از زن باردار و یا هر عامل دیگری دارد، تعهداتی را از طرف زن باردارو پزشک وی نسبت به جنین ایجاد و پایه ریزی می کنند.
انواع گوناگون فراوانی از این مشخصه ها برای این نقش معرفی شده اند، مثلاً لحظه لقاح؛ کاشته شدن تخم، نمو سیستم عصبی مرکزی، حرکات جنین، و لحظه تولد. نمو سیستم عصبی مرکزی ،حرکات جنین، و لحظه تولد جای تعجب ندارد که با تنوع مشخصات پیشنهادی که ذکر شد، گوناگونی قابل توجهی در میان بحث های اخلاقی در مورد اینکه چه موقع جنین وضعیت روحی مستقل را کسب می کند، وجود دارد. بعضی طرفداراین نظراند که جنین از لحظه لقاح یا کاشته شدن تخم، وضعیت روحی مستقل دارد.سایرین بر این عقیده اند که وضعیت روحی مستقل به درجات کسب می شود و لذا منجر به وضعیت روحی مستقل به درجات کسب می شود و لذا منجر به وضعیت روحی درجه بندی شده می شود. عده ای دیگر نیز، حداقل در معنا، براین باورند که جنین تا زمانی که در رحم است، هرگز وضعیت روحی مستقل ندارد.
علیرغم مقالات روزافزون عرفانی و فلسفی در این زمینه، هنوز یک رای کلی مبنی بر یک توافق معتبر واحد در مورد وضعیت روحی مستقل جنین وجود ندارد.این نتیجه تعجب آوری نیست، چرا که با فقدان یک روش واحد معتبر برای تمام آموزشکده های عرفانی و فلسفی درگیر در این بحث بی پایان، رسیدن به رای نهایی غیر ممکن است. برای اینکه یک رای نهایی میسر شود، بحثهای بین عقاید عرفانی وفلسفی مختلف باید به نحوی که برای همه رضایتبخش باشد،حل شوند، که این یک واقعه فکری و فرهنگی باور نکردنی است. لذا ما پیشنهاد می کنیم که این کوششهای بیهوده برای در نظر گرفتن جنین بعنوان یک بیمار بر حسب وضعیت روحی مستقل جنین را کنار بگذاریم و به سراغ راه حل دیگری برویم که شناسایی مفاد مجزای اخلاقی جنین بعنوان یک بیمار، و کاربردهای بالینی آنها را برای مشاوره دستور دهنده و غیر دستوردهنده امکان پذیر می سازد. جنین بعنوان یک بیمار از جنبه اول، یعنی وضعیت روحی مستقل جنین، معنای ثابت یا قابل کاربرد بالینی ندارد. لذا ما جنبه دومی را برای مفهوم جنین بعنوان یک بیمار در نظر می گیریم.
وضعیت روحی غیر مستقل جنین
تحلیل ما از این جنبه دوم مفهوم جنین بعنوان بیمار با این شناخت شروع می شود که بیمار بودن لزوماً ایجاب نمی کند که فرد وضعیت روحی مستقل داشته باشد. بلکه ترجیحاً بیمار بودن به این معناست که فرد می تواند از بکارگیری مهارتهای بالینی پزشک سود ببرد.به عبارت دقیقتر، یک انسان بدون وضعیت روحی مستقل، هنگامی که این دو شرط وجود داشته باشند، می تواند به نحو مناسبی بعنوان یک بیمار در نظر گرفته شود: اینکه 1) یک انسان به پزشک مراجعه کرده است و 2) مداخلات بالینی وجود دارد که می توان به نحو اطمینان بخشی انتظار داشت که موثر باشند، یعنی می توان انتظار داشت که موجب موازنه بیشتر منافع نسبت به مضرات برای انسان مورد بحث شوند. این جنبه دوم مفهوم جنین بعنوان یک بیماراست که ما آن را وضعیت روحی غیر مستقل جنین می نامیم.
مولفین در جای دیگری بحث کرده اند که تعهدات بر اساس نفع جنین، هنگامی که می توان به نحو قابل اطمینانی انتظار داشت که جنین بعداً به وضعیت روحی مستقل دست یابند(در سال دوم پس از زایمان) وجود دارند. یعنی هنگامی که جنین برای مداخلات پزشکی، تشخیصی یا درمانی، آورده می شود که می توان بطور معقول انتظار داشته منجر به موازنه بیشتر منافع نسبت به مضرات، برای کودک یا شخصی که جنین بعدها در طی دوران کودکی می تواند بشود، شوند، می توان جنین را یک بیمار در نظر گرفت. لذا اهمیت اخلاقی
مفهوم جنین بعنوان یک بیمار بستگی به حلقه های ارتباطی دارند که می توان بین جنین و کسب وضعیت روحی مستقل توسط وی در آینده برقرار کرد.
جنین بیمار دارای قابلیت حیات
یکی از چنین حلقه های ارتباطی قابلیت حیات است. با این حال،قابلیت حیات یک خاصیت ذاتی جنین نیست چرا که قابلیت حیات را باید بر حسب عوامل زیست شناسی و فن آوری درک کرد. تنها با اتکاء هر دو دسته عوامل است که یک جنین دارای قابلیت حیات می تواند در خارج از رحم زندگی کند و بدین ترتیب به وضعیت روحی مستقل دست یابد. بعلاوه این دو دسته عوامل وجودشان تابع استقلال زن باردار نیست. هنگامی که جنین دارای قابلیت حیات باشد، یعنی هنگامی که رشد کافی کرده باشد که بتواند بفرض در دسترس بودن پشتیبانی مورد نیاز ار لحاظ فن آوری، دوران نوزادی را پشت سر بگذارد و به وضعیت روحی مستقل دست یابد، می توان جنین را، اگر نزد پزشک آورده شود، بعنوان یک بیمار در نظر گرفت.
قابلیت حیات بعنوان تابعی از ظرفیت های زیستی پزشکی و فن آوری وجود دارد که در نقاط مختلف جهان متفاوتند. در نتیجه، درحال حاضر هیچ سن حاملگی متحدالشکلی در سراسر جهان وجود ندارد که بتوان قابلیت حیات را بر اساس آن تعریف کرد. در ایالات متحده، ما امروزه معتقدیم که قابلیت حیات در حدود هفته 24 سن حاملگی حاصل می شود.
هنگامی که جنین بیماراست،مشاوره دستور دهنده برای نفع جنین از لحاظ اخلاقی بجاو برحق است. در طبابت بالینی، مشاوره دستور دهنده برای نفع جنین یک یا بیشتر از موارد زیر را درگیر می کند: توصیه کردن بر علیه ختم حاملگی، توصیه کردن بر علیه درمان غیرتهاجمی، یا توصیه کردن درمان تهاجمی. درمان مامایی تهاجمی شامل مداخلاتی است که همچون نظارت دقیق جنین، توکولیز (برطرف کردن انقباضات زایمان)، عمل سزارین، یا زایمان در یک مرکز مجهز به خدمات ثالثیه هنگامیکه اندیکاسیون داشته باشد انجام می شوند. درمان غیر تهاجمی مامایی چنین مداخلاتی را شامل نمی شود. با وجود این، مشاوره دستور دهنده برای نفع جنین باید وجود شدت آنومالیهای جنینی، نارسی بیش از حد و تعهدات نسبت به زن باردار را نیز به حساب آورد.
بسیار مهم است که در قضاوت و طبابت بالینی مامایی در نظر داشت که قدرت مشاوره دستور دهنده برای نفع جنین بر حسب وجود و شدت ناهنجاریها تغییر می کند. بعنوان یک قانون، هر چه ناهنجاریها تغییر می کند. بعنوان یک قانون، هرچه ناهنجاری جنین شدیدتر باشد، مشاوره دستور دهنده برای نفع جنین باید کمتر شود. بطور خاص هنگامی که این موارد موجود باشند: 1) احتمال بسیار زیاد یک تشخص صحیح و 2) یا الف) احتمال بسیار زیاد مرگ در نتیجه ناهنجاری تشخیص داده شد یا ب) احتمال بسیارزیاد نقص غیر قابل برگشت شدید ظرفیت رشد شناختی در نتیجه ناهنجاری تشخیص داده شده، مشاوره در توصیه بین درمان تهاجمی و غیرتهاجمی باید غیر دستور دهنده باشد.برعکس هنگامی که ناهنجاری های کشنده را بتوان با اطمینان تشخیص داد، دیگر تعهدات بر اساس نفع بیمار برای ارائه درمان تهاجمی وجود ندارند. چنین جنین هایی بعنوان بیمار در نظر گرفته نمی شوند. آنها بطور مقتضی بعنوان جنین های درحال مرگ در نظر گرفته می شوند،و مشاوره در توصیه کردن بین درمان غیر تهاجمی و ختم حاملگی باید غیر دستور دهنده در توصیه بر علیه درمان تهاجمی برای نفع مادر باید دستور دهنده باشد.
قدرت مشاوره دستور دهنده برای نفع جنین در موارد نارسی شدید جنین های دارای قابلیت حیات تغییر نمی کند. این مورد بطور خاص درمورد آنچه ما جنین فقط دارای قابلیت حیات می نامیم صادق است. یعنی جنین های با سن حاملگی 24 تا 26 هفته که میزان بقاء برایشان قابل توجه است ولی میزان مرگ و میر وناتوانی نیز بالاست. این میزان های مرگ و میر و ناتوانی می توانند بواسطه درمان مامایی غیر تهاجمی افزایش یابند، در حالیکه درمان مامایی تهاجمی می تواند به نحو مطلوبی بر نتایج تاثیر گذارد. بدین ترتیب آشکار می شود که تعهدات مهمی بر اساس نفع بیمارنسبت به جنین های فقط دارای قابلیت حیات وجود دارند که درمان مامایی تهاجمی را ارائه کنند. این موضوع در مورد حاملگیهای بعد از هفته26 سن حاملگی بیشتر صدق می کند. لذا مشاوره دستور دهنده برای نفع جنین در تمام موارد نارسی شدید جنین های دارای قابلیت حیات، هنگامی که جنین به تنهایی در نظر گرفته شود،بجا و برحق است. البته مسلماً چنین مشاوره دستور دهنده ای تنها هنگامی بجا است که برپایه کارایی به اثبات رسیده درمان مامایی تهاجمی برای هر مورد اندیکاسیون جنینی باشد. بعنوان مثال چنین کارایی برای عمل سزارین روتین برای درمان نارسی شدید نشان داده نشده است.
هر مشاوره دستور دهنده ای برای نفع جنین باید در زمینه موازنه تعهدات براساس نفع بیمار نسبت به جنین در مقابل تعهدات بر اساس نفع بیمار و براساس استقلال بیمار نسبت به زن باردار واقع شود (شکل3). در چنین موازنه ای باید دانست که یک زن باردار تنها ملتزم است خطرات معقول مداخلات طبی را تقبل کند که به نحو قابل اطمینانی انتظار می رود که بعدها برای جنین دارای قابلیت حیات یا کودک سودمند باشند. یک خصیصه منحصر به فرد اخلاق مامایی
آن است که استقلال زن باردار در موارد خاص بر اینکه آیا جنین دارای قابلیت حیات باید بعنوان بیمار مراجعه کرده و به پزشک در نظر گرفته شود یا خیر، تاثیر می گذارد.
واضح است که هر راهکاری برای مشاوره دستور دهنده برای نفع جنین که تعهدات نسبت به زن باردار نیز به حساب می آورد، باید احتمال تضاد بین توصیه پزشک و تصمیم مستقل یک زن باردار برخلاف آن را نیز در نظر داشته باشد. چنین تضادی را بهتراز همه می توان به نحو پیشگیرانه ای با رضایت آگاهانه بصورت یک گفتگوی در جریان در سرتاسر حاملگی،و تقویت آن در صورت نیاز با مذاکره و ترغیب احترام انگیز برطرف کرد.
جنین بیمار قبل از مرحله قابلیت حیات
تنها ارتباط ممکن بین جنین قبل از مرحله قابلیت حیات و کودکی که می توان از آن حاصل شود استقلال زن باردار است. این به آن دلیل است که عوامل فنی نمی توانند تبدیل جنین در مرحله قبل از قابلیت حیات به کودک را سبب شوند. لذا، رابطه بین این جنین و کودکی که از آن حاصل می شود در مرحله قبل از قابلیت حیات، تنهامی تواند به واسطه تصمیم زن باردار در اعطای وضعیت بیمار بودن به جنین قبل از مرحله قابلیت حیات برقرار شود. لذا، جنین قبل از مرحله قابلیت حیات ادعایی بر وضعیت بیمار بودن، مستقل از استقلال زن باردار ندارد، زن باردار آزاد است که مطابق ارزشها و باورهای خود وضعیت بیمار بودن را به جنین قبل ازمرحله قابلیت حیات خود اعطاء کند، دریغ کند، یا پس از یکبار اعطاء کردن آن را پس بگیرد. جنین در مرحله قبل از قابلیت حیات صرفاً بصورت تابعی از استقلال زن باردار به نزد پزشک آورده می شود.
اگر زن باردار از اعطاء وضعیت بیمار بودن به جنین خود امتناع کند، مشاوره با وی در خصوص اداره حاملگی وی در زمانیکه جنین در مرحله قبل از قابلیت حیات است باید از لحاظ ادامه حاملگی یا انجام سقط غیر دستور دهنده باشد. اگر او چنین وضعیتی را به نحو ثابتی به جنین اعطاء کند، آن وقت است که تعهدات براساس نفع بیمار نسبت به جنین وی بوجود می آیند و مشاوره دستور دهنده برای نفع جنین برای جنین های قبل از مرحله قابلیت حیات بجا و مناسب می شوند. چنین مشاوره ای درست مانند مشاوره برای جنین های دارای قابلیت حیات، باید وجود و شدت ناهنجاری های جنینی، نارسی شدید و تعهدات نسبت به زن باردار را به حساب آورد.
برای حاملگی هایی که در آنها مادر در مورد اعطاء چنین وضعیتی مشکوک است، مولفین پیشنهاد می کنند که جنین موقتاً بعنوان بیمار در نظر گرفته شود. این امر مشاوره دستور دهنده بر علیه رفتارهایی که می توانند بصورت مهم و برگشت ناپذیر به جنین آسیب برسانند، همچون سوء مصرف مواد را تصدیق می کند، تا زمانیکه زن باردار تصمیم خود را در مورد اعطاء وضعیت بیمار بودن به جنین بگیرد.
مشاوره غیر دستور دهنده خصوصاً در مواردی که ما جنین را نزدیک به قابلیت حیات می نامیم مناسب است،یعنی جنین هایی که در هفته 22 تا 23 سن حاملگی قرار دارند. از دیدگاه ما، درمان مامایی و نوزادی تهاجمی را باید بعنوان تحقیقات بالینی (مثلاً نوعی تجربه پزشکی) در نظر گرفت نه استاندارد مراقبت بالینی. هیچ التزامی از طرف زن باردار نسبت به اعطاء وضعیت بیمار بودن به جنین نزدیک به قابلیت حیات وجود ندارد چرا که کارآیی درمان تهاجمی مامایی و نوزادی هنوز ثابت نشده است.
جنین بیمار آزمایشگاهی
موضوع جنین قبل از مرحله قابلیت حیات بعنوان بیمار، جنین آزمایشگاهی را نیز شامل می شود. ممکن است بنظر برسد که جنین آزمایشگاهی نیز یک بیمار است زیرا چنین جنینی نیز به نزد پزشک آورده می شود. بهرحال برای بوجود آمدن تعهدات براساس نفع بیمار نسبت به یک انسان، باید بتوان بنحو قابل اطمینانی انتظار داشت که مداخلات پزشکی موثر باشند.
بیاد داشته باشید که از لحاظ نفع بیمار، اینکه جنین باید بعنوان یک بیمار در نظر گرفته شود یا خیر بستگی به ارتباطاتی دارد که می توان بین جنین و وضعیت روحی مستقل نهایی وی برقرار ساخت. بنابراین، معقول بودن مداخلات پزشکی در جنین آزمایشگاهی بستگی به قابلیت حیات بعدی او دارد. در غیر این صورت نمی توان بطور معنی داری گفت که هیچ سودی از چنین مداخله ای عاید شود. لذا یک جنین آزمایشگاهی تنها هنگامی قابلیت حیات می یابد که در مراحل تقسیم سلولی آزمایشگاهی، انتقال به رحم، کاشته شدن در رحم و حاملگی بعدی تا رسیدن به مرحله قابلیت حیات زنده بماند. فرآیند رسیدن به قابلیت حیات تنها در محیط داخلی بدن روی می دهد و لذا کاملاً تابع تصمیم زن باردار در خصوص وضعیت جنین بعنوان یک بیمار است. البته بشرطی که لقاح مصنوعی بطور موفقیت آمیزی منجر به حاملگی جنین در مرحله قبل از قابلیت حیات شود. اینکه آیا یک جنین آزمایشگاهی یک جنین دارای قابلیت حیات خواهد بود یا خیر، و اینکه مداخلات پزشکی بر چنین جنینی به نفع جنین خواهد بود یا خیر، هر دو تابع تصمیم مستقل زن باردار نسبت به دریغ کردن، اعطاء کردن، یا پس از اعطاء دریغ کردن مجدد وضعیت اخلافی بیمار بودن به جنین در مرحله قبل از قابلیت
حیات که ممکن است از لقاح مصنوعی حاصل شود، می باشند.
بنابراین، مناسبتر این است که جنین آزمایشگاهی بعنوان یک جنین در مرحله قبل از قابلیت حیات در نظر گرفته شود تا یک جنین دارای قابلیت حیات، در نتیجه، هر جنین آزمایشگاهی تنها هنگامی باید بعنوان یک بیمار در نظر گرفته شود که خانمی که جنین به دستگاه تناسلی وی منتقل خواهد شد این وضعیت را اعطاء کند. لذا مشاوره در مورد اینکه چه تعداد جنین آزمایشگاهی باید منتقل شوند و نیز درمورد تشخیص قبل از کاشتن جنین باید غیر دستور دهنده باشد. در ابتدا باید اطلاعاتی در مورد پیش آگهی یک حاملگی موفق و احتمال مواجهه با موقعیت تصمیم گیری برای کاهش انتخابی جنین ها، بسته به تعداد جنین منتقل شده ارائه شود. با این حال هیچ توصیه دستور دهنده ای نباید درباره این موارد انجام شود، چراکه مشاوره دستور دهنده برای نفع جنین، تا زمانی که زن وضعیت بیمار بودن را به جنین آزمایشگاهی اعطاء نکند، مناسبتی ندارد. بطور خلاصه، نظر نهایی در مورد اینکه چه تعداد جنین باید منتقل شوند باید توسط زن داده شود. مشاوره تشخیصی قبل از کاشتن جنین باید غیر دستور دهنده باشد چراکه زن می تواند انتخاب کند که جنین های نابهنجار کاشته نشوند.این جنین ها را نمی توان بعنوان بیمار در نظر گرفت، و لذا زمینه ای برای مشاوره دستور دهنده وجود ندارد.
چه موقع باید عمل سزارین را معرفی کرد، توصیه کرد، و انجام داد؟
اینکه چه موقع باید عمل سزارین را معرفی کرد، توصیه کرد و انجام داد یک مقوله بالینی اخلاقی شاید در طبابت روزمره مامایی است، مقوله ای که با رشد نفوذ سیستم خدمات طبقه بندی شده بر اهمیت آن افزوده می شود. ما در این بخش، با اشاره خاص به سیستم خدمات طبقه بندی شده و براساس اصول اخلاقی نفع بیمار و احترام به استقلال وی و مفهوم امانت داری، یک الگوریتم جامع بالینی و معتبر از لحاظ اخلاقی برای معرفی، توصیه و انجام عمل سزارین ارائه می کنیم (شکل4).
الگوریتم ما با پرسیدن این سوال آغاز می شود که «آیا با قضاوت بالینی بر اساس نفع بیمار عمل سزارین واقعاً پشتیبانی می شود و زایمان واژینال مورد حمایت قرار نمی گیرد؟» بعنوان مثال، هنگامی که سابقه برش کلاسیک قبلی بر روی رحم وجود دارد،سزارین بوضوح ارجح بر زایمان واژینال است چرا که خطر پارگی محل برش کلاسیک در رحم برای جنین و مادر که تا 0/012 مورد اتفاق می افتد، پیشگیری می کند. زایمان واژینال در چنین شرایطی منجر به افزایش اساسی در مرگ و میر و ناتوانی مادر و جنین می شود. از آنجا که زایمان واژینال مضرات غیر ضروری و قابل پیشگیری را درگیر می کند که هم از لحاظ کمی و هم از لحاظ کیفی حائز اهمیت می باشند، و سزارین از این مضرات پیشگیری می کند، هیچ قضاوت بالینی بر اساس نفع بیمار که به خوبی صورت گرفته باشد نمی تواند از توصیه زایمان واژینال به زنی که سابقه قبلی برش کلاسیک رحم پشتیبانی کند. به چنین بیمارانی تنها عمل سزارین را باید معرفی و توصیه کرد. این عمل باید سپس با رضایت بیمار انجام پذیرد.
در بعضی شرایط بالینی، همچون تظاهر بریچ فرانک، در مورد اینکه عمل سزارین انتخاب بهتر باشد،اختلاف نظر علمی وجود دارد. مقایسه کردن قضاوت های بالینی خوب و بر اساس نفع بیمار در خصوص چگونگی موازنه نفع جنین از پیشگیری از مضرات در مقابل خطربرای مادر از عمل سزارین این اختلاف نظرها را بوجود می آورد. هر گاه راهکارهای درمانی متعددی در قضاوت بالینی بر اساس نفع بیمار واقعاً حمایت شوند، باید تمام آنها را به زن باردار معرفی کرد، تا او بتواند به نحو معنی داری استقلال خود را بکار بندد چنین آشکارسازی زن را قادر می سازد تا در موازنه خطرات برای مادر و جنین بر نقطه نظرات خود تاکید کند. معرفی نکردن تمام انتخابهای درمانی حقیقتاً حمایت شده در قضاوت بالینی بر اساس نفع بیمار یک شکل ناموجه از پدرسالاری پزشک است. از لحاظ اخلاقی مناسب آن است که هر یک از عمل سزارین یا زایمان واژینال را برای تظاهربریچ انجام دهد، باید ارجاع دادن بیمار به همکاری، که بتواند انتخاب ارجح بیمار را انجام دهد، را توصیه کند.
در شرایط بالینی که عمل سزارین در قضاوت بالینی بر اساس نفع بیمار مورد حمایت قرار گیرد، ولی زایمان واژینال بیشتر مورد حمایت قرار گیرد، زایمان واژینال انتخاب بهتر است، ولی تنها انتخاب نیست. وسیعاً پذیرفته شده است که زایمان واژینال پس از یک عمل سزارین عرضی پایین قبلی، خطر کم صدمه به مادر و جنین ویا هردو را به همراه دارد ولی از خظر بیشتر صدمه به مادر در اثر تکرار انتخابی عمل سزارین پیشگیری می کند. معهذا، پارگی رحم در کمتر از 0/01زنان درجین زایمان واژینال اتفاق می افتد، که از لحاظ کیفی خطر کمی نیست. بدین ترتیب، اگر چه عمل سزارین در قضاوت بالینی بر اساس نفع بیمار واقعاً حمایت می شود. سعی در زایمان واژینال بیشتر مورد حمایت قرار می گیرد. برای اجتناب از پدرسالاری پزشک غیرموجه، هر دو مورد عمل سزارین و زایمان واژینال باید به بیمار معرفی شوند. از آنجا که سعی در زایمان واژینال بهتر است، باید مورد توصیه
قرار گیرد. از آنجا که عمل سزارین نیز در قضاوت بالینی بر اساس نفع بیمار مورد حمایت قرار می گیرد، بجا آن است که در صورت ترجیج بیمار عمل سزارین انجام شود.
در تمام موارد باقیمانده (اغلب موراد طبابت مامایی) هنگامی که قضاوت بالینی بر اساس نفع بیمار به این نتیجه می رسد که زایمان واژینال انتخاب معقول است، نباید عمل سزارین را معرفی کرد. عمل سزارین افزایش کمی خطرات مرگ و میر و ناتوانی غیر ضروری و قابل پیشگیری برای مادر را به همراه دارد، که بوسیله زایمان واژینال می توان از آنها اجتناب کرد. ماهیت کیفی خطرات غیر ضروری و قابل پیشگیری عمل سزارین در این محاسبه بر اساس نفع بیمار بزرگ جلوه می کنند. در نتیجه، از لحاظ اخلاقی معرفی عمل سزارین مواجه نیست و تنها زایمان واژینال باید معرفی شود و تحت توصیه قرار گیرد.
در موارد نادر، بیماران درخواست برای عمل سزارین می کنند که بر اساس نفع بیمار اندیکاسیون ندارد، و این مفهوم تلاش انگیری مطرح می شود که اندیکاسیون های براساس استقلال بیمار در شرایط محدود و نادری می توانند بخوبی مورد حمایت قرار گیرند. بعنوان مثال، یکی از پزشکان ما با عمل سزارین در مورد بیماری که اظهار ترس منطقی از مرگ خود بخود جنین می کرد و کنتراندیکاسیون مادری برای سزارین نداشت، موافقت کرد. بیمار مرگ و میر و ناتوانی مادری مرتبط با عمل سزارین را درک کرد و پذیرفت. تلاشی برای منصرف کردن بیمار انجام شد، ولی او درمورد آن اندیشید و آن را رد کرد. ترجیح یک بیمار که بر پایه ارزشهای عمیقی قرار دارد که پس از یک تلاش جدی برای تغییر تصمیم وی مجدداً با قطعیت اظهار می شوند، نشان دهنده مورد بخوبی حمایت بودن در قضاوت بالینی براساس استقلال بیمار است.
حالا ما می توانیم پرسشی را که فلدمن و فریمن 10 سال قبل مطرح کردند، پاسخ دهیم :« اگر یک بیمار آگاه در هنگام ترم عمل سزاری پروفلاکتیک را انتخاب کند، آیا می توان آن را انکار کرد؟» اگر چنین درخواستی در قضاوت بالینی بر اساس استقلال بیمار بخوبی حمایت شده باشد، که نادر خواهد بود، باید توسط پزشک برآورده شود، و یا یک ارجاع مناسب صورت گیرد. فلدمن و فریمن همچنین پیشنهاد کردند که باید بیماران را از خطرات واقعی همراه با انتظار کورکورانه زایمان واژینال پس از کامل شدن رشد جنین آگاه کرد. با این حال، ما استنباط می کنیم که این التزام وجود ندارد چرا که در این صورت یک پاسخ مثبت، این تصور نادرست را ایجاد می کند که علم سزارین در قضاوت بالینی بر اساس نفع بیمارمورد حمایت قرار گرفته است.
درخواستهای بخوبی حمایت شده برای عمل سزارین در مقابل درخواستهایی قرار می گیرند که در قضاوت بالینی بر اساس استقلال بیمار بخوبی مورد حمایت قرار نمی گیرند (یعنی هنگامی که اهداف اظهار شده در ترجیح بیمار برای سزارین را بتوان بدون زایمان به روش سزارین بدست آورد). بعنوان مثال یک خانم با درد حین زایمان ممکن است درخواست عمل سزارین برای تسکین درد کند. بهر حال می توان با تجویز ضد دردها به این هدف نائل شد، در حالیکه عمل سزارین برای تسکین درد منجر به درد بیشتر و خطر غیر ضروری ناتوانی و مرگ ومیر خواهد شد. ترجیح از درون ناسازگار است و لذا در قضاوت بالینی بر اساس استقلال بیمار بخوبی حمایت شده نیست.
بر اساس الگوریتم، ما چهار اندیکاسیون اخلاقی برای عمل سزارین وجود دارند:
1- هنگامیکه تنها انتخاب معقول در قضاوت بالینی بر اساس نفع بیمار باشد.
2- هنگامی که قضاوت بالینی بیشتر حمایت شده بر اساس نفع بیمار باشد.
3- هنگامیکه واقعاً حمایت شده باشد و بیمار آن را ترجیح دهد.
4- هنگامیکه در قضاوت بالینی بر اساس استقلال بیمار بخوبی حمایت شده باشد، که این یک اندیکاسیون صرفاً بر اساس استقلال بیماراست.
این الگوریتم بر اهمیت تمامیت حرفه ای نقش پزشک در فرآیند رضایت آگاهانه تاکید می کند. در بعضی وضعیت های بالینی همچون سابقه برش رحمی عرضی پایین قبلی مزایایی برای تکرار انتخابی عمل سزارین برای پزشک وجود دارند. از جمله صرفه جویی در وقت، راحتی، و احتمالاً افزایش دستمزد. تخلف آشکار و غیر قابل قبول تمامیت حرفه ای نقش پزشک در فرآیند رضایت آگاهانه خواهد بود اگر پزشک در جستجوی چنین مزایایی در این روند تحریف کند.
یک راهکار عملی در نمونه های سیستم خدمات طبقه بندی شده اعمال احتمال زیان اقتصادی شراکتی بر عهده پزشک و گاهی بر عهده بیماراست که بسوی اعمال نفوذ بر هردو برای استفاده از منابع با سودمندی اقتصادی توجه دارد. راهکارهایی چون سرانه سازی برای بیماران تحت پوشش، منافع اقتصادی متخصص مامایی و پزشکان دیگر را، هر بار که مداخله جراحی گران قیمتی چون عمل سزارین را بکار گیرند، بخطر می اندازند. براساس الگوریتم ما، پاسخ پزشک هنگامی باید معرفی عمل سزارین باشد که این عمل در قضاوت بالینی براساس نفع بیمار واقعاً حمایت شده باشد (یعنی هنگامی که پاسخ سوال 1، 2، یا 3 در الگوریتم ما در شکل 4 مثبت باشد)، در مقابل قوانین «دهان بند» ناسازگار با طبابت اخلاقی خوب می باشند.
|
پرسش بالینی
|
راهنمای طرز عملکرد
|
مثال بالینی |
|
1-آیا در قضاوت بالینی بر اساس نفع بیمار
واقعاً عمل سزارین مورد حمایت و زایمان واژینال مورد عدم حمایت قرار می گیرد؟
بلی--- <
خیر
|
تنها عمل سزارین را معرفی و توصیه کنید؛عملسزارین را با رضایت بیمار انجام دهید
|
سزارین را با رضایت بیمار انجام دهید |
|
2-آیا در قضاوت بالینی بر اساس نفع بیمار واقعاً عمل سزارین مورد حمایت و زایمان واژینال واقعاً مورد حمایت قرار می گیرد.
بله--- >
خیر
|
هر دو روش را معرفی کنید،اختلاف نظرها را شرح دهید، یک روش را توصیه کنید،با رضایت بیمارعمل سزارین یا زایمان واژینال را انجام دهید یا بیماررا ارجاع دهید.
|
تظاهر بریچ فرانک |
|
3- آیا در قضاوت بالینی بر اساس نفع بیمار عمل سزارین مورد حمایت و زایمان واژینال بیشتر مورد حمایت قرار می گیرد؟
بله
خیر
|
هر دو روش را معرفی کنید،زایمان واژینال را توصیه کنید،در صورت ترجیح بیمار عمل سزارین
راانجام دهید.
|
سابقه ی برش رحمی عرضی پایین قبلی
|
|
4-آیا در قضاوت بالینی بر اساس نفع بیمار عمل سزارین مورد عدم حمایت و زایمان واژینال واقعاً مورد حمایت قرار می گیرد؟
بله
|
عمل سزارین را معرفی نکنید و زایمان واژینال را معرفی و توصیه کنید.
|
|
|
-آیا درخواست برای سزارین صرفاً در قضاوت بالینی بر اساس استقلال بیمار بخوبی مورد حمایت قرار می گیرد؟
بله--- >
خیر--- >
|
توصیه برای زایمان واژینال را تکرار کنید،عمل سزارین را انجام دهید،یا بیمار را ارجاع دهید
توصیه برای زایمان واژینال را تکرار کنید،علل ناموجه بودن سزارین از لحاظ اخلاقی و بالینی را توضیح دهید، عمل سزارین را انجام ندهید
|
تظاهر ورتکس همراه با ترس معقول از مرگ جنین درد حین زایمان |
شکل 4:یک الگوریتم جامع بالینی و موجه از لحاظ اخلاقی برای معرفی ،توصیه و انجام عمل سزارین
ما براین باوریم که هنگامیکه پاسخ اولین سوال بالینی مثبت باشد، پزشک و بیمار باید از احتمال زیان اقتصادی شراکتی رها باشند چرا که در این حالت زایمان واژینال در زیر سطح مراقبت استاندارد قرار می گیرد، و ارائه کنندگان خدمات درمانی طبقه بندی شده، همچون پزشکان، امانتداران بیمار می باشند. بدین لحاظ، پزشکان اخلاقاً موظفند زیر سطح
مراقبت استاندارد، که با قضاوت بالینی براساس نفع بیمار مشخص می شود، طبابت نکنند. پزشکانی که در پاسخ به پرسش بالینی 2 عمل سزارین را توصیه می کنند، در صورتیکه شخص دیگری که نوزاد با تظاهر بریچ را از راه واژینال بدنیا آورده قابل دسترسی نباشد، باید با قراردادهای پرداختی طرف معامله باشند که آنها را احتمال زیان مبراکند. این به علت آن است که کوششهای اقتصادی برای حل اختلاف نظرهای بالینی واقعی در هر رشته تخصصی به لحاظ علمی اختیاری می باشند و لذا با تمامیت پزشکی بعنوان یک حرفه ناسازگارند.
پرداخت دستمزد برای عمل سزارین در پاسخ به پرسش 3 از لحاظ اخلاقی پیچیده است. سازمان های خدمات طبقه بندی شده خواهان کمترین میزان سزارین ممکن هستند، با این حال یک توجه که اهمیت اخلاقی بیشتری دارد آن است که پزشکان تعهداتی برای امانتداری دارند که حامی بیمارانشان باشند. بعنوان مثال، بعضی از زنان بطور موجهی مخالف امتحان کردن زایمان واژینال پس از عمل سزارین عرضی پایین هستند و نمی توان آنها را ترغیب کرد که نظرشان را تغییردهند. چنین عواملی به نحو موجهی تعریف کمترین میزان قابل قبول عمل سزارین را تحت تاثیر قرار می دهند.
اعمال احتمال زیان اقتصادی شراکتی تنها هنگامی از لحاظ اخلاقی راهکار قابل قبولی است که پزشکان نقش اصلی را در تعریف میزان قابل قبول استفاده یا میزان قابل قبول عمل سزارین در این شرایط بالینی را بر عهده داشته باشند. رفتار کردن بر خلاف این، تخلف از تمامیت پزشکی بعنوان یک حرفه است.
درمورد عمل سزارین یا اعمال دیگری که در شرایط بالینی پرسش 5 (شکل 4) انجام می شوند، پزشکان باید با قراردادهای پرداختی طرف معامله باشند که بیمار را مستلزم کنند تا تمام احتمال زیان اقتصادی را بر عهده گیرد چراکه اندیکاسیون برای آن عمل صرفاً بر اساس استقلال بیمار است. برنامه های خدمات طبقه بندی شده و سایر پرداخت کنندگان بعنوان امانت دار، یا تحت یک اصل قانون، تعهد اخلاقی دارند که خدماتی ارائه کنند که سازگار با قضاوت بالینی بخوبی شکل گرفته بر اساس نفع بیمار باشند. ادعاها در مورد منابعی که صرفاً بر پایه استقلال بیمار باشند. ادعاها در مورد منابعی که صرفاً بر پایه استقلال بیمار است، بیماران در بهترین حالت، ادعاهای از لحاظ قانونی قابل بحثی در مورد چنین منابعی دارند. بطور کلی، هنگامی که تنها توجیه برای یک عمل، یا استفاده های دیگر از منابع بر اساس استقلال بیمار باشد،پزشکان حق دارند با قراردادهای پرداختی طرف معامله شوند که احتمال زیان اقتصادی را تا درجاتی به بیمار منتقل کنند.
احتمال زیان اقتصادی شراکتی نباید تاثیری بر معرفی و توصیه روشهایی که در قضاوت بالینی بر اساس نفع بیمار واقعاً حمایت شده هستند، داشته باشد. این جنبه فرایند رضایت آگاهانه باید توسط شرکت های خدمات طبقه بندی شده مصون از احتمال زیانی اقتصادی شراکتی نگهداشته شود. هرچه بر نقش پزشک بعنوان امانتدار بیمار در حمایت از درجات قابل دفاع از لحاظ اخلاقی از احتمال زیان اقتصادی شراکتی تاکید شود، زیاده از حد نخواهد بود. از دیدگاه ما، نباید درجاتی از احتمال زیان اقتصادی برای پرسشهای بالینی یک تا چهار وجود داشته باشند و باید صرفاً برای بیمارانی که در پاسخ سوال 5 خواستار عمل سزارین هستند، اعمال شوند.
خدمات طبقه بندی شده و فضائل متخصص زنان و زایمان
مادر بخشهای گذشته به خدمات طبقه بندی شده اشاره کردیم، در این بخش تحلیل مفصل تری از اخلاق در سیستم خدمات طبقه بندی شده ارائه می کنیم و اشاره ای خاص بر فضائل متخصص زنان و زایمان داریم. طبابت مامایی و زنان رفته رفته تحت خدمات طبقه بندی شده در می آید، که نیاز به یک سری راهکارهایی برای استفاده توسط پرداخت کنندگان خصوصی و عمومی جهت کنترل هزینه مراقبت های پزشکی بوجود می آورد. برای دستیابی به این هدف دو ابزار تجاری اصلی به کار گرفته می شوند: 1) بوجود آوردن تفاوت هایی در نحوه پرداخت به پزشکان، که از لحاظ دیپلماتیک «احتمال زیان اقتصادی شراکتی» نامیده می شود و 2) کنترل سفت و سخت قضاوت و طبابت بالینی از طریق روشهایی چون اصول راهنمای طبابت، روشهای بحرانی، کارتهای گزارش برای پزشک و بررسی گذشته نگر نمودارها. این ابزارهای تجاری چالشهای اخلاقی برای متخصص زنان و زایمان ایجاد می کنند که بطور جدی فضایلی را که صفت امانتداری پزشکی بعنوان یک حرفه را تعیین می کنند، تهدید می کنند.
در پزشکی، امانتداری پزشک بعنوان یک ملاحظه اساسی به شکل روتین و عادت در برآوردن تعهدات در جهت حفظ و پیش برد علایق مریض بجای دنبال کردن علایق خود مورد انتظار است. فضایل عبارت از صفات و عادات شخصیتی می باشند که به طور روتین بر توجه و رفتار یک فرد براساس علایق دیگران متمرکزند و لذا بطور عادتی انگیزه عمل کردن بر اساس علایق شخصی را بعنوان توجه اصلی پزشک سست می کنند. ما عقیده داریم که چهار فضیلت رابطه پزشک - بیمار را بر پایه پزشک بعنوان امانتدار تشکیل می دهند:
اولین فضیلت در نظر نگرفتن خود است. این پزشک را
وادار می کند که براساس تفاوت های بالقوه بین بیمار و پزشک همچون نژاد، مذهب، ریشه ملیتی،تحصیلات، جنس، منش، وضعیت اجتماعی، بهداشت یا مهارتهای صحبت کردن به زبان پزشک عمل نکند.در نظر نگرفتن خود از تعصبات و طرفداری های ناشی شده از این تفاوت ها که می توانند در جهت منفی بر طرح درمانی بیمار تاثیر بگذارند، جلوگیری می کند.
دومین فضیلت از خودگذشتگی است. این پزشکان را وادار می کند که خطرات معقول را برای خود بپذیرند. بعنوان مثال، پزشکان این فضیلت را در رضایت به مراقبت و درمان بیماران با بیماریهای عفونی همچون سل، هپاتیت و عفونت HIV نشان می دهند، که هرکدام یک تهدید بالقوه برای سلامت پزشک می باشند. این فضیلت از خودگذشتگی در هر دو سیستم نرخ خدمات و خدمات طبقه بندی شده پزشک را موظف می کند که از علایق شخصی اقتصادی صرف نظر کند و هنگامیکه این دو در تضاد باشند، بر نیاز بیمار برای تسکین تمرکز کند.
سومین فضیلت، دلسوزی، پزشک را بر می انگیزد تا استرس، ناراحتی، درد و رنج همراه با بیماری و ناخوشی بیمار را باز شناسد و در پی تسکین آن بر آید.درنظر نگرفتن خود، از خود گذشتگی و دلسوزی پایه یک پاسخ اخلاقی قوی وبه ابزار تجاری تفاوت منفعت ها را برای پزشک فراهم می کنند.
این پاسخ توسط فضیلت چهارم، یعنی تمامیت تقویت می شود. این فضیلت یک انضباط ذهنی در مورد مشکلات بیمار و نحوه برخورد با آنها بر قضاوت بالینی پزشک اعمال می کند. تمامیت، سخت گیری را در شکل گیری قضاوت بالینی تجویز می کند. قضاوت بالینی هنگامی سخت گیرانه است که بر اساس بهترین اطلاعات علمی قابل دسترسی باشد، و یا درصورت فقدان چنین اطلاعاتی، براساس فرآیندهای فکری دقیق پزشک باشد که طاقت بازنگری توسط همکاران را داشته باشد. در شرایط فقدان چنین مکانیسم های کنترلی، پزشکان با انگیزه ای قوی مواجه می شوند که با در نظر گرفتن نرخ خدمات بدنبال دستمزد باشند. بدین ترتیب تمامیت پادزهری است برای دامهای تعصب، تاثیرات بالینی ذهنی و «حس عمومی» بالینی بدون معاینه. تمامیت پایه پاسخ اخلاقی پزشک را به ابزار تجاری کنترل قضاوت و طبابت بالینی فراهم می کند.
هیچ یک از این فضایل در مطالبات اخلاقی شان مطلق نیستند. وظیفه اخلاق پزشکی شناسایی کاربرد و محدودیت های این چهار فضیلت است. مفهوم علاقه شخصی قانونی شامل محافظت از شرایط طبابت خوب، برآوردن تعهدات نسبت به اشخاص در زندگی پزشک بجز بیمار، و حفاظت از فعالیت های خارج از حوضه طبابت است که پزشک به انجام آنها علاقمند باشد.
خدمات طبقه بندی شده و پزشک بعنوان امانتدار
سیستم نرخ خدمت که بوسیله تعهدات امانتداری محدود نشده باشد می تواند منجر به مضراتی برای بیماران در اثر استفاده بیش از حد بدون اندیکاسیون منابع شود. قرار دادن بیمار در معرض مداخله درمانی فعال غیر ضروری به منظور کسب نفع اقتصادی شخص تخلف از مراقبت استاندارد است.
سیستم خدمات طبقه بندی شده که بوسیله تعهدات امانتداری محدود نشده باشد، بیماران را در معرض خطر مضراتی بواسطه مانع شدن از دسترسی با مراقبت استاندارد قرار می دهد این اتفاق در صورتی روی می دهد که بیماران در معرض خطر غیرضروری ناشی از دریغ کردن مراقبت و مداخله مناسب به منظور دستیابی به سودمندی اقتصادی قرار گیرند. یک هدف اساسی خدمات طبقه بندی شده دستیابی به سودمندی بالینی از طریق رقابت در نرخ ها به منظور حفظ و رشد سهم بازار است.
انگیزه های مالی برای پزشک و نظارت تصمیم گیری پزشک با کنترل دقیق استفاده از خدمات ابزارهای تجاری هستند که سیستم خدمات طبقه بندی شده مورد استفاده قرار می دهد. نحوه های پرداخت بوسیله برنامه های خدمات طبقه بندی شده، همچون سرانه سازی، آزادانه یک اختلاف اقتصادی در منفعت را به پزشک تحمیل می کنند. هر بار که پزشک از یک منبع استفاده می کند (مثلاً مشاوره پزشکی، آزمایشات تشخیصی، یا اعمال جراحی)، یک جریمه اقتصادی می پردازد. چالش اخلاقی هنگامی اتفاق می افتد که طلب پاداش مالی منافع و علایق بیمار را تابع قرار دهد و بدین سبب ضرری از این بکارگیری کمتر از حد منابع نصیب بیمار شود. این اختلاف منفعت هنگامیکه پزشک چنین قرار داد پرداختی را امضاء می کند، واقعیت می یابد.
تصمیم پزشک بر امضاء قرارداد تابع ملاحظات منفعت شخصی قانونی است.بعنوان مثال، عدم موفقیت در امضاء قراردادی که 0/020 از بیماران جاری یک پزشک را در بر می گیرد. منجر به کاهش چشمگیری در درآمد می شود که ممکن است پزشک نتواند آن را از طریق قراردادهای دیگر جایگزین کند. از آنجاکه در بازارهای پزشکی بزرگ معمولاً تعداد پزشکان بیش از حد مورد نیاز است. پزشکان بعنوان تامین کنندگان خدماتی که نتوانند قراردادهایی را در یک بازار خریدار امضاء کنند، متحمل ضرر اقتصادی می شوند. بدین سبب، محاسبه منطقی نگرانی معقول پزشک جهت حفظ درآمد و جلوگیری از کاهش چشمگیر آن، قویاً پزشک را متمایل سازد که هر قرارداد ارائه شده ای را بعنوان اقدامی
احتیاط آمیز برای حفظ منافع شخصی قانونی امضاء کند.
با وجود این،فضیلت از خود گذشتگی مانع از این می شود که پزشک اجتناب از چنین احتمال زیانی را موضوع توجه اصلی خود قرار دهد.اجتناب از زیان مالی بعنوان موضوع مورد توجه اصلی موجب یک فرآیند اخلاقی پاتولوژیک می شود که ماهیتاً و به سرعت منجر به رها کردن در نظر نگرفتن خود (ارائه خدمات طبقه بندی شده به بعضی بیماران بر اساس منافع اقتصادی و دریغ آن از سایر بیماران)، دلسوزی (نگرانی های در مورد سلامت بیمار اهمیتی ندارند بلکه تنها وسیله ای برای به حداکثر رساندن درآمد می باشند)، و تمامیت (استاندارد مراقبت قربانی به حداکثر رساندن درآمد می شود) می شود. این نکته مهم است که پزشکان توسط جامعه مورد تصدیق قرار نمی گیرند که در تخریب پزشکی بعنوان یک حرفه امانتدار سهیم شوند.
وفادار بودن به مطالبات این فضایل پادزهر این توالی غیر قابل قبول شکست اخلاقی است. پزشکان باید مشمول تغییراتی در قراردادهای پرداخت شوند که اختلاف اقتصادی منفعت را تا حد امکان قابل اداره کردن سازند. واقع گرایانه نیست که همانند بعضی خواستار حذف اختلاف منفعت باشیم. مهم است که بیاد داشته باشیم که سیستم نرخ خدمات نیز اختلافات منفعتی بوجود می آورد که قابل حذف نیستند.
پزشکان نباید تصور کنند که سازمان های خدمات طبقه بندی شده بی میل از طرف معامله شدن با قراردادهایی هستند که شدت اختلاف اقتصادی منفعت را کاهش دهند. لذا پزشکان باید تلاشی با عقیده راسخ در جهت مذاکره دراین مورد بعمل آورند. اگر سازمان خدمات طبقه بندی شده از مذاکره امتناع کند و خطر زیان اقتصادی از امضاء نکردن قرار داد بسیار چشمگیر باشد، آنگاه پزشک باید داوطلبانه این مسئولیت را اخلاقی را بپذیرد که هوشیار باشد و این اختلافات منفعت را بخوبی اداره کند.اولاً تمامیت مستلزم آن است که پزشک از گول زدن خود در کمتر از واقع تخمین زدن هرگونه تاثیر بالقوه بر قضاوت و طبابت بالینی بواسطه اختلاف منفعت احتراز کند. ثانیاً،هنگامیکه این قراردادها امضاء شدند، فضایل بعد مهمی را به کیفیت کلی درمان می افزایند: تحت نظرگیری کوشای اختلافات منفعت برای پیشگیری از منجر شدن به مراقبت زیر سطح استاندارد باید جزء مسئولیت های پزشک باشد.ثالثاً، واقعیت های خدمات طبقه بندی شده این معنی را می رسانند که حداقل در دوران نزدیک به ترم،ممکن است برای حفظ تمامیت پزشکی بعنوان یک حرفه، فداکاری مالی افزاینده ای مورد نیاز باشد. رابعاً در طبابت گروهی باید سهم عادلانه ای از فداکاری شخصی اقتصادی وجود داشته باشد. خصوصاً تلاشهای فردی برای سازکار کردن سیستم با سود اقتصادی یک فرد در گروه،مثلاً اجتناب از مراقبت از حاملگی های پرخطر، و به ضرر همکاران در آن گروه باید مورد اجتناب قرار گیرند.
دومین ابزار تجاری خدمات طبقه بندی شده، یعنی کنترل دقیق قضاوت و طبابت بالینی، پدیده ای ناهمگن است. بعضی برنامه های خدمات طبقه بندی شده بطور ضعیفی سرانه سازی شده اند و بطور ضعیفی اداره می شوند. آنها بر سر قیمت رقابت می کنند ولی اهمیت کمی به کیفیت خدماتشان می دهند. طرز تفکر«حدپایه» غالب است و صرفه جویی های اقتصادی و به حداکثر رساندن دستمزد خالص، ارزشهای برتر می باشند.چنین شرکت هایی که به طور ضعیف مدیریت می شوند، درک یا علاقه چندانی به ماهیت امانتداری پزشکی ندارند و لذا کنترل آنها بر قضاوت و طبابت بالینی تقریباً بر اساس ملاحظات اقتصادی است. پزشکان تحت کنترل مدیریتی توسط چنین شرکتهایی با چالش بسیار دشوار سعی در مجبور کردن این شرکتها برای محدود کردن نفع اقتصادیشان به واسطه تعهدات امانتداری مواجه اند که وظیفه یی بی باکانه است ولی به عقیده ما غیر ممکن نیست. توجهات اخلاقی خصوصاً در جهت حفظ تمامیت امانتداری هنگامی که به کلی نادیده گرفته نمی شوند، غالباً تا حدی فراموش می شوند. معهذا در حال حاضر پزشکانی که در چنین سازمانهایی خدمات طبقه بندی شده کار می کنند، آخرین مدافع مورد اعتماد بیماران و جامعه محسوب می شوند که بیماران را از به دنبال سود اقتصادی بودن مدیریت حفظ کنند. بدین سبب پزشکان باید مصرانه در مقابل کنترل هایی که تنها بر پایه ملاحظات اقتصادی هستند مقاومت کنند و به دنبال تغییرآن باشند. اگر پزشکان از همکاری با چنین شرکتهای با مدیریت ضعیفی امتناع کنند، جدایی سیستمیک حاصله منجر به کاهش سهم بازار یا به طور خوشبختانه تر، مدیریت بهتر خواهد شد.
قانون «ضد انحصار» باید تغییرکند تا پاسخهای گروهی به این نوع سازمان های طبقه بندی شده را میسر سازد. ما بر این عقیده ایم که این مطلب در حال حاضر ممکن است پیشنهاد چندان واقع بینانه یی از لحاظ سیاسی نباشد. قانون «ضد انحصار» در حال حاضر می تواند به طور قانونی مانع از همسوگرایی پزشکان در برخورد با این مشکل شود. بدین ترتیب کمک های ایالتی و حکومتی فدرال راهکار موجه اخلاقی برای متوقف کردن سوء استفاده از این برنامه ها می شود.
تباینی وجود دارد که علتی برای خوش بینی ایجاد می کند، برنامه های با مدیریت و سرانه سازی خوب می تواند
به همان اندازه که به سودمندی اقتصادی توجه دارند به کیفیت نیز توجه کنند. فضایل همچنان که قبلاً خاطر نشان کردیم، نقش مهمی در تعریف کیفیت دارند. مفهوم کیفیت باید به ورای معیارهای معمول ناتوانی، مرگ و میر ورضایت مشتری گسترش یابد و نظارت و مقابله با تهدیدات مدیریتی به خصوصیت امانتداری طلب را نیز شامل شود.
یک روش برای این کار، ایجاد و استفاده از اصول راهنمای طبابت است. به نظر می رسد که برنامه های با مدیریت خوب، به جای راهکار ایجاد اختلاف منفعت با عوارض غیر اخلاقی آن، به طور روزافزونی بر این روش تکیه خواهند کرد. با وجود این اصول راهنمای طبابت چند نگرانی اخلاقی را مطرح می کنند. اولاً اصول راهنما این قابلیت را دارند که مانع سودمندی اقتصادی شوند که این برای تمام سازمان های خدمات طبقه بندی شده ارزش مهمی است. برنامه های غیرسودمند از لحاظ اقتصادی به وسیله از دست دادن چشمگیر سهم بازار یا حتی نابودی به واسطه رقابت محلی با سازمان هایی که صرفاً بر اساس قیمت رقابت می کنند، تهدید می شوند. ثانیاً هر گام از اصول راهنما منابع مالی را به خود جذب می کند که در غیر این صورت می توانست جهت دستمزد پزشکان مورد استفاده قرار گیرد. لذا علاقه به امنیت شغلی و به حداکثر رساندن درآمد می تواند بر قضاوت بالینی پزشک درمورد ارزش حذف، اضافه کردن یا تغییر دادن گامهای تشخیصی و درمانی یک اصول راهنما، تاثیر گذارد، در نتیجه عدم یقین درمورد این که گام خاص از یک اصول راهنما ارزش بالینی اضافه می کند یا خیر، می تواند منجر به حذف آن گام شود اگر این حذف سودمندی اقتصادی را افزایش دهد، این شکل پنهان اختلاف منفعت باید به دقت مورد نظارت قرارگیرد به نحوی که فضایل تمامیت و از خود گذشتگی مورد تهدید قرار نگیرد.
ثالثاً کاهش گامهای اصول راهنما می تواند منجر به این شود که توجه پزشکان تنها بر مراقبت بالینی باشد که پاسخ های مستقیم و فوری برای آن دارند. شکست در دنبال کردن پرسش های پاسخ اداره نشده می تواند منجر به مراقبت ناقص و شکست در ایجاد شایستگی های بالینی جدید شود.
تمامیت پزشکی به عنوان یک شغل حائز امانتداری نیازمند اصول راهنمای طبابتی است که گوناگونی اوضاع بیماران و شرح حال بیماری و درمان آنها را باز شناسد تا از مضرات ناخواسته و قابل پیشگیری به علایق بیماران جلوگیری شود. در دفاع از چنین اصول راهنمایی، که باید از لحاظ علمی نیز تا حد ممکن سختگیرباشد، پزشکان به واسطه فضیلت تمامیت موظفند در مواردی وضعیت ضد تجاری دفاع از غیر سودمندی اقتصادی را در پیش گیرند که بها ضروری حفظ پزشکی به عنوان یک حرفه امانتدار است.
پیشنهادات قانونی که در حال حاضر در مجلس تحت بررسی هستند به گروههای ارائه کننده خدمات پزشکی اجازه می دهند بدون سطوح سرانه سازی مورد نیاز شرکت های بیمه، کار خدمات طبقه بندی شده را آغاز کنند. هدف این قانون پیشنهاد شده این است که پزشکان کنترل سرانه و دستمزد را مجدداً به دست گیرند و بدین ترتیب کنترل مراقبت از بیمار را مجدداً به برعهده داشته باشند. این ماهیت های جدید به منظور بقاء و رشد ناگزیرند و از ابزارهای تجاری اختلاف منفعت و کنترل قضاوت و طبابت بالینی استفاده کنند. این سازمان های ارائه خدمات متعلق به پزشکان نوظهور به خودی خود راه حلی برای تهدیدات اخلاقی اختلاف منفعت و کنترل قضاوت و طبابت بالینی فراهم می کنند. بحثهای بر پایه فضایل که به آنها اشاره کردیم بدون استثناء در مورد این سازمان های جدید نیز صدق می کنند.
شواهد قاطعی وجود ندارد که حفظ پزشکی به عنوان یک حرفه امانتدار غیرممکن باشد. اخلاق به ما می آموزد که تجارت و قدرت اقتصادی مطلق نیستند و همواره باید بر حسب عواقبشان مورد خطاب قرار گیرند. جامعه به سازمان های خدمات طبقه بندی شده اجازه یا اقتدار اخلاقی نداده است که خصوصیت امانتداری پزشکی را در نتیجه طلب نفع و قدرت اقتصادی نابود کند و همچنین به پزشکان این اقتدار یا اجازه اخلاقی را نداده است که از سررغبت با این تخریب همکاری کند. کاملاً بر خلاف آن، جامعه برروی پزشکان حساب می کند که چرا که در نهایت جامعه نمی تواند به هیچ فرد دیگری امیدوار باشد که از خصوصیت امانتداری حرفه پزشکی دفاع کند.
منبع:مامایی و بیماریهای زنان دنفورث،جلد دوم
/ج